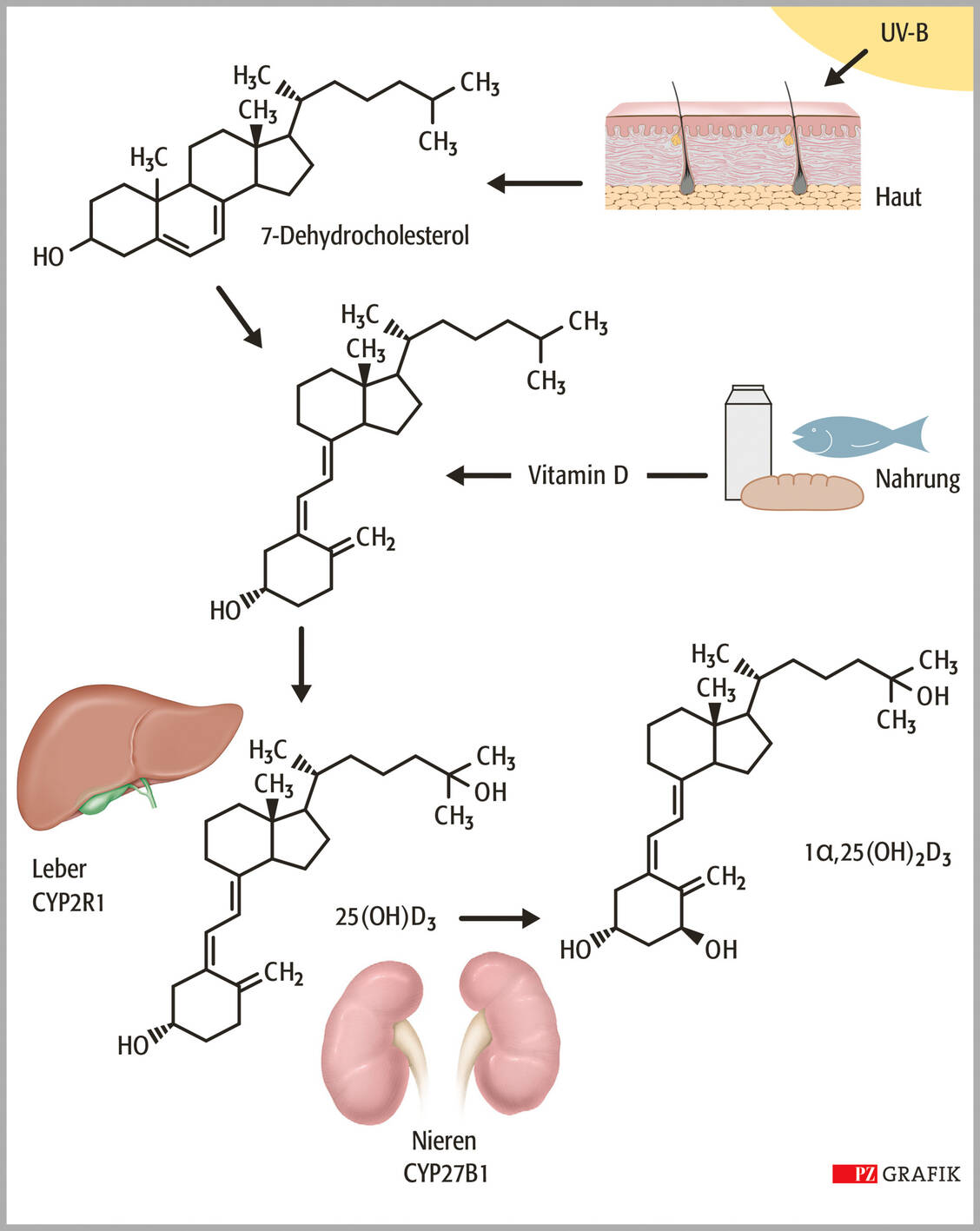
Der 25(OH)D3-Schwellenwert, ab dem eine Substitution mit Vitamin D3 stattfinden soll, wird kontrovers diskutiert. Konservative Angaben liegen bei < 10 ng/ml. 25(OH)D3 wird vom Körper bei Bedarf durch Hydroxylierung an der 1α-Position in die aktive Form, das 1α,25-Dihydroxyvitamin D3 (1α,25(OH)2D3, Calcitriol) überführt (Abbildung 2).
Die Hydroxylierung wird von der 1α-Hydroxylase (CYP27B1) katalysiert, die ebenfalls der Cytochrom-P450-Familie angehört.
Neben Vitamin D3 spielt noch Vitamin D2 (Ergocalciferol), das durch UV-Bestrahlung von Ergosterol in Pilzen und anderen Organismen gebildet wird, eine Rolle. Es weist beim Menschen nach entsprechender Bioaktivierung etwa die gleiche Vitaminwirkstärke wie Calcitriol auf. Die Vorstufen Cholecalciferol (Vitamin D3) und Ergocalciferol (Vitamin D2) unterscheiden sich strukturell lediglich in der Seitenkette, die sich an C(17) befindet.