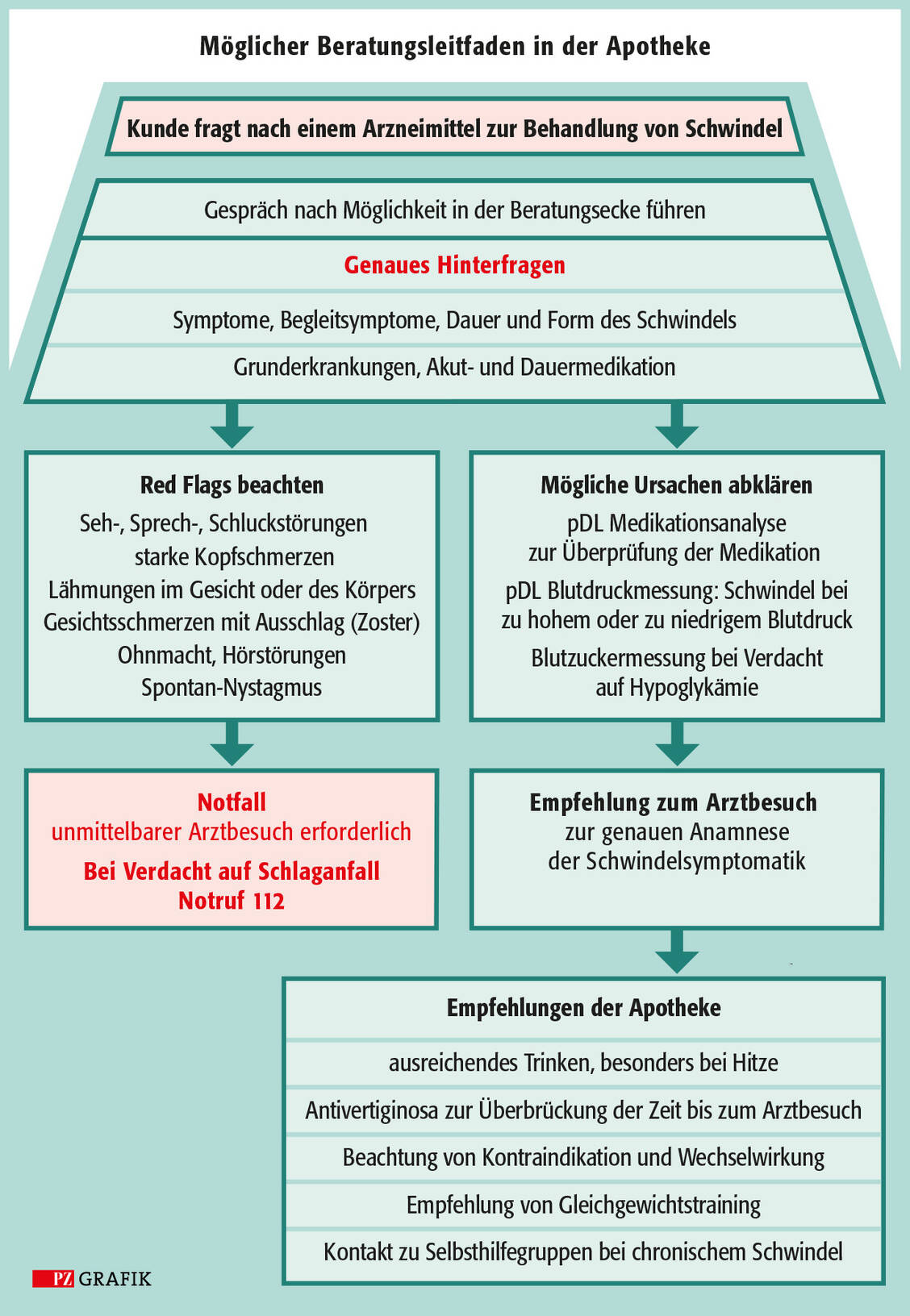
Eine ältere Kundin löst im Hochsommer ein Rezept über Amitriptylin ein und verlangt ein Arzneimittel gegen Schwindel. Nach der Dauermedikation gefragt, berichtet sie von Amitriptylin zur Behandlung einer Depression, Furosemid zum Ausschwemmen von Ödemen und neu angesetzt Captopril zur Senkung des Bluthochdrucks. Der Urologe habe Cotrimoxazol wegen eines Blaseninfekts verordnet. Seit ein paar Tagen fühle sie sich schwindelig und benommen.
Furosemid gehört zu den kaliumausscheidenden Diuretika. Kommt ein ACE-Hemmer hinzu, sollte das Diuretikum zwei bis drei Tage abgesetzt werden, da es sonst zu einem starkem Blutdruckabfall mit Schwindel und Benommenheit kommen kann. Dies ist besonders bei Hitze und damit verbundener möglicher Dehydrierung und weiterer Elektrolytverschiebung zu beachten.
Werden die Schwindelsymptome jetzt mit Diphenhydramin behandelt, droht zusammen mit Amitriptylin und Cotrimoxazol möglicherweise ein Long-QT-Syndrom mit den Leitsymptomen Tachykardie, Herzklopfen, Schwindel und Ohnmacht, das in eine Torsade-de-Pointes-Arrhythmie münden kann. Das Apothekenteam sollte der Patientin ein großes Glas Wasser anbieten, den Blutdruck messen und Rücksprache mit den verordnenden Ärzten halten.