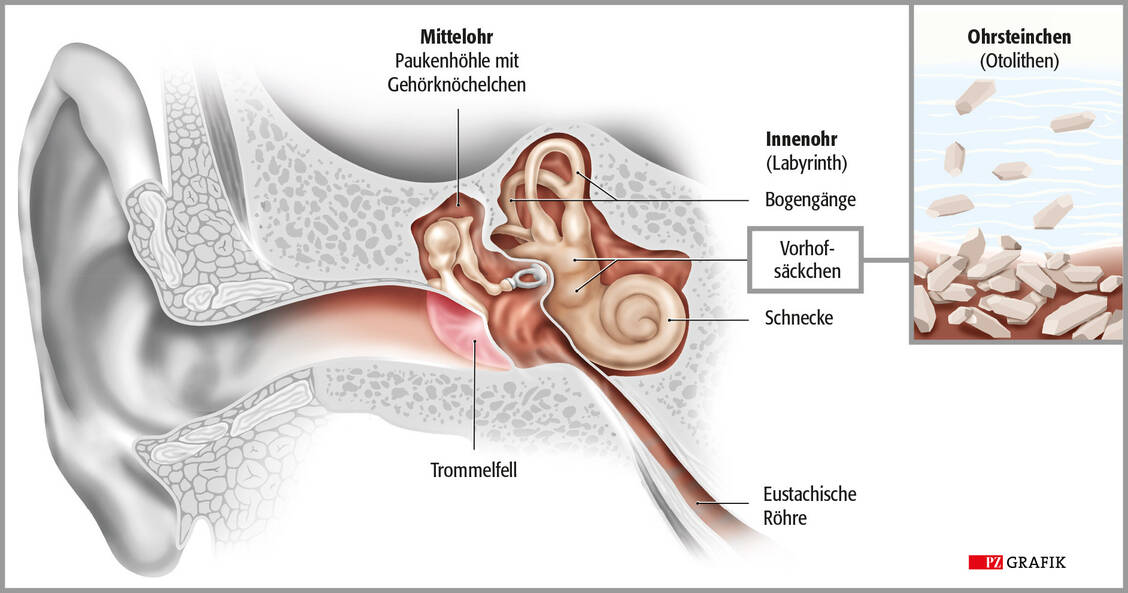
Das Gehirn ist irritiert, wenn die eigene Bewegung und Bewegungsreize der Umwelt widersprüchlich sind. Die Folge ist eine Kinetose mit Schwindel, Übelkeit und Erbrechen, die – einmal ausgebrochen – nur schwer in den Griff zu bekommen ist. Da Kinder Sinnesreize noch nicht optimal verarbeiten können, sind sie oft besonders betroffen. Zur Vorbeugung ist es hilfreich, aus dem Fenster zu schauen.
Bei Reiseübelkeit wird vermehrt Histamin im Gehirn freigesetzt. Zu den natürlichen Therapeutika zählen Ingwer laut Monographie der Europäischen Arzneimittelagentur mit dem Status Well-established-Use und hoch dosiertes Vitamin C (500 mg), das in Studien den Histamin-Spiegel senkte. Die Wirksamkeit von Vitamin B6 ist dagegen nicht evident.
Die H1-Antihistaminika Dimenhydrinat und Diphenhydramin in verschiedenen Darreichungsformen (Saft, Tropfen, Zäpfchen, Kaugummi, Retardkapseln) sind Mittel der Wahl. Die Einnahme erfolgt etwa eine Stunde vor Reiseantritt. Da der Wirkstoff aus Sublingualtabletten oder Kaugummi über die Mundschleimhaut resorbiert wird, sind diese auch bei den ersten Anzeichen von Übelkeit noch wirksam. Das Apothekenpersonal sollte auf Nebenwirkungen wie Benommenheit und Müdigkeit ebenso hinweisen wie auf die Kontraindikationen (Prostatahyperplasie, akuter Asthmaanfall, Engwinkelglaukom).
Beide Arzneimittel sind für ältere Menschen laut Priscus-Liste nicht geeignet. Für Kinder bis drei Jahren sollte in der Apotheke die genaue Dosierung von Dimenhydrinat besprochen werden, da Überdosierungen lebensbedrohlich sein können. Für Schwangere und Stillende ist eine besondere Risiko-Nutzen-Abwägung erforderlich.
Schwere Fälle von Reiseübelkeit werden bei Erwachsenen mit der Kombination Cinnarizin plus Dimenhydrinat oder mit einem transdermalen therapeutischen System mit dem Alkaloid Scopolamin behandelt.