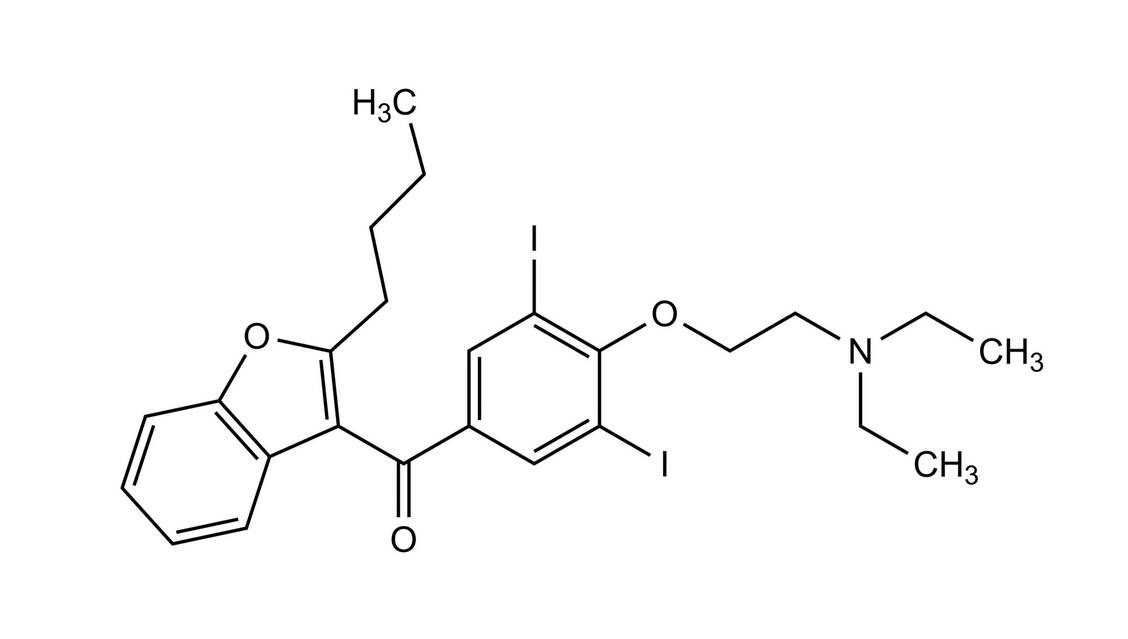
Viele schwere, häufige Nebenwirkungen an Herz, Auge, Haut, Schilddrüse, Leber und Lunge mit sehr langsamer Rückbildung sind möglich und erfordern ein regelmäßiges Monitoring. Dabei steigt das Nebenwirkungsrisiko mit der kumulativen Dosis und der Dauer der Anwendung. Die Nebenwirkungen verschwinden in der Regel nach Absetzen des Medikaments, können aber auch einen fatalen Verlauf nehmen.
Typisch sind zum Beispiel eine Lungenentzündung bis Lungenfibrose mit nicht produktivem Husten und Atemnot, die sogenannte Amiodaron-Lunge. Amiodaron erhöht die Sonnenbrandneigung und kann bei längerer Anwendung zu schwarzvioletter Hyperpigmentierung führen. Daher sollte bei der Abgabe immer der Sonnenschutz angesprochen werden. Lipidablagerung auf der Hornhaut können zu Sehstörungen führen. In der Schilddrüse kann Amiodaron sowohl Über- als auch Unterfunktionen verursachen. Am Herzen kann es zu Bradykardien kommen. Eine akute Hepatitis bis hin zu Leberversagen ist möglich. Übelkeit, Erbrechen, Geschmacksveränderungen zu Behandlungsbeginn sind sehr häufig; häufig kommt es auch zu Tremor, Schlafstörungen, Albträumen und Muskelschwäche.