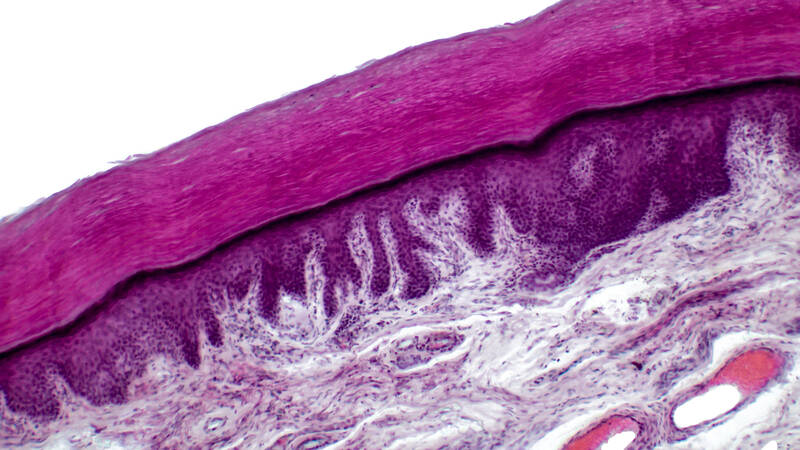
An der Entstehung der chronisch-entzündlichen Hauterkrankung sind genetische und umweltbedingte Faktoren beteiligt. Genetische Mutationen, vor allem im Filaggrin-Gen führen dazu, dass die Hautbarrierefunktion gestört ist. Die defekte Hautbarriere führt zu erhöhtem transepidermalen Wasserverlust und erleichtert es Allergenen, Schadstoffen und Mikroorganismen, in die Haut einzudringen. Dies aktiviert das Immunsystem und kann eine übersteigerte Immunantwort auslösen. Eine chronische Entzündungsreaktion kann entstehen.
Bei Neurodermitis-Patienten besteht zudem häufig eine Dysbiose des Hautmikrobioms, wobei insbesondere eine Überbesiedelung mit Staphylococcus aureus beobachtet wird. Diese mikrobielle (Fehl-)Besiedelung aktiviert das Immunsystem zusätzlich und verschärft die Entzündung. Stress und ungünstige klimatische Bedingungen (insbesondere trockene, kalte Luft) können die gestörte Hautbarriere zusätzlich beeinträchtigen und die Immunantwort verstärken.
Literatur: (1)