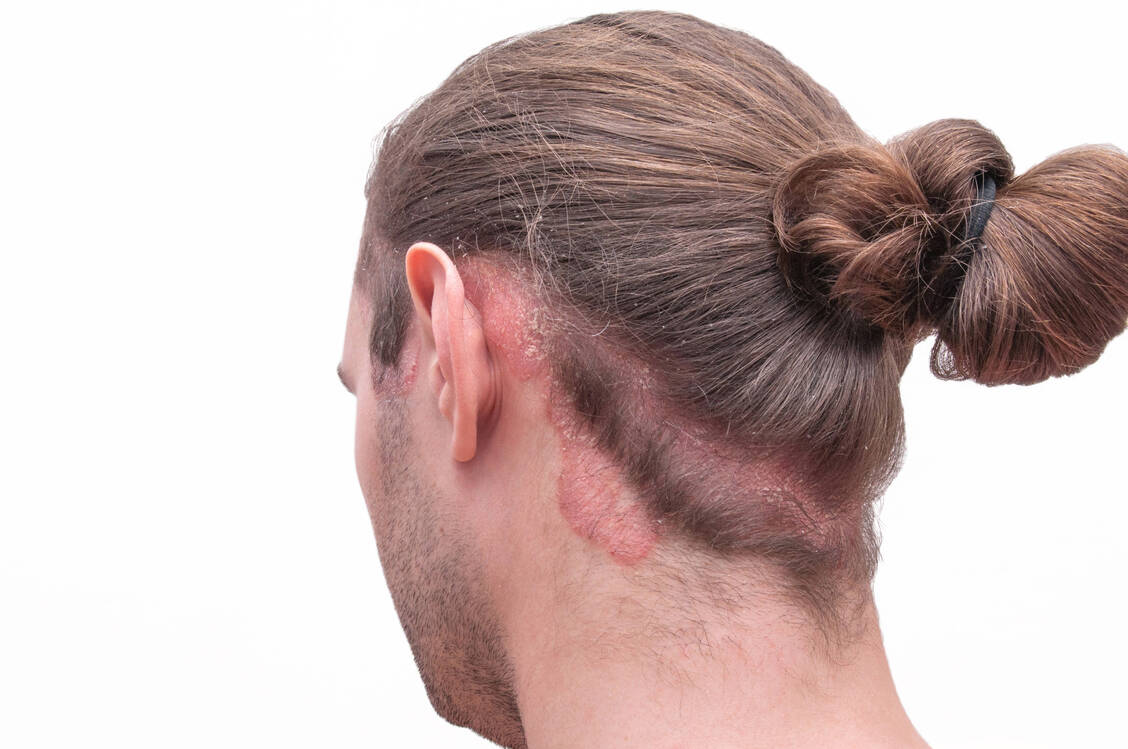
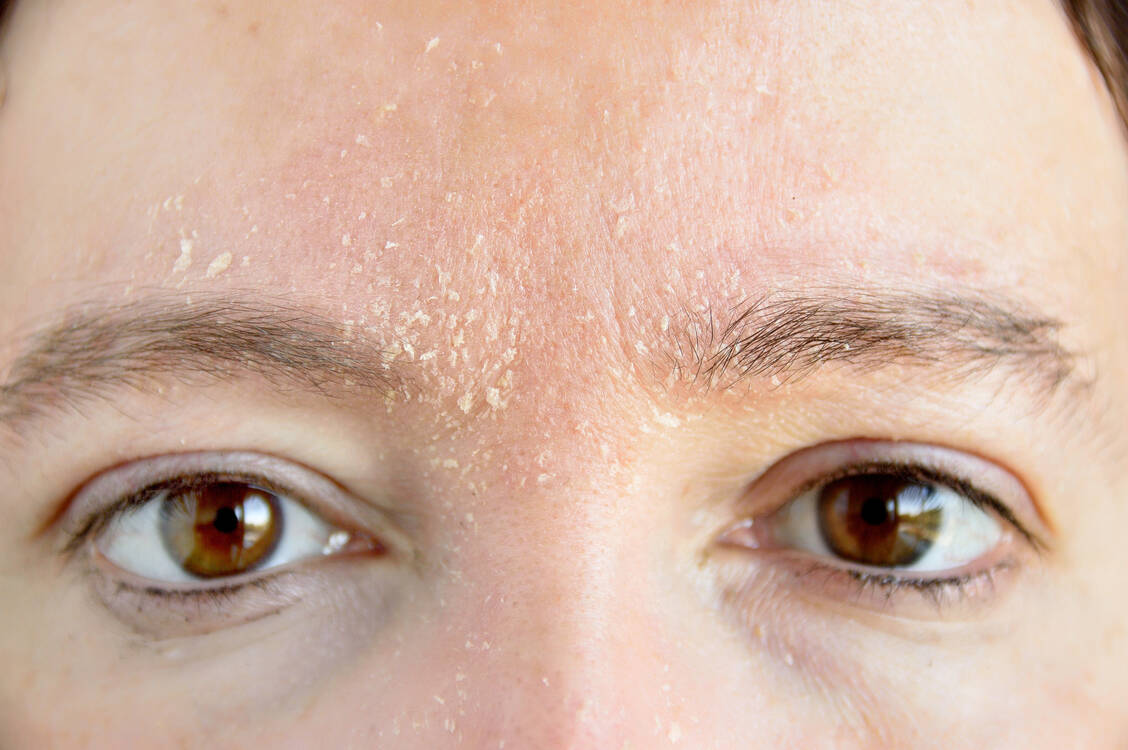
Die Impetigo contagiosa ist eine bakterielle infektiöse Hauterkrankung, die vor allem Kinder in jedem Alter betreffen kann. Ursache ist die Infektion mit Staphylococcus aureus, β-hämolysierenden Streptokokken oder Mischinfektionen. Die Ansteckungsgefahr durch Tröpfchen- oder Schmierinfektion ist hoch, besonders bei Kindern mit gestörter Hautbarriere am Kopf durch andere Grunderkrankungen oder durch eine Superinfektion anderer Hauterkrankungen (Impetiginisierung).
Typische Symptome mit Blasen und honiggelben Krusten zeigen sich vor allem im Mund- und Nasenbereich sowie auf der Kopfhaut. Die Kinder gehören in ärztliche Behandlung. Der Arzt stellt die Diagnose anhand des typischen klinischen Bilds. Wichtig sind begleitende Hygienemaßnahmen wie gründliche Körperhygiene und Waschen von Kleidung und Bettwäsche bei mindestens 60 °C.