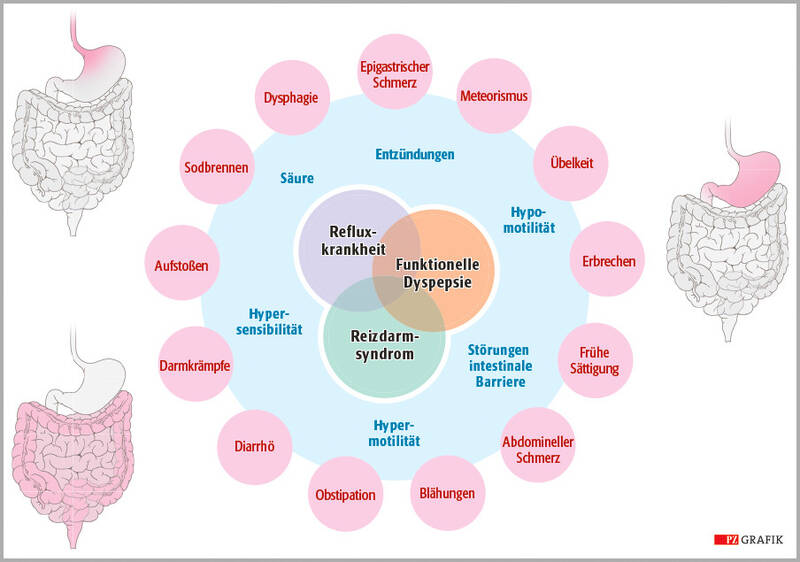
Die Befindlichkeiten des Verdauungstrakts diktieren den Tagesablauf von Patienten mit Reizdarmsyndrom. Eine Toilette sollte immer in Reichweite sein. Denn Betroffene reagieren teilweise heftig und empfindlich mit gastrointestinalen Symptomen auf die unterschiedlichsten Umwelteinflüsse. Typisch ist eine chronische Symptomatik, die durch die vier Leitsymptome Bauchschmerzen, Blähungen, Verstopfung und Durchfall geprägt ist. Die Beschwerden treten oft kombiniert und nicht selten im Wechsel auf. Sie können über Wochen, Monate und Jahre persistieren. Zudem gibt es Überschneidungen zum Symptomenkomplex der Refluxkrankheit und der funktionellen Dyspepsie (siehe Grafik).
Experten schätzen, dass etwa 7 Prozent der Bevölkerung, dabei mehr Frauen als Männer, einen Reizdarm haben. Meist sind die Symptome so weit erträglich, dass sie nur hin und wieder auftreten und die Betroffenen deshalb keinen Arzt aufsuchen. Bei etwa einem Drittel der Patienten sind die Beschwerden allerdings stark ausgeprägt. Zwar ist die Lebenserwartung nicht verkürzt, aber die Lebensqualität wird beträchtlich sabotiert.
> Kommt ein Patient immer wieder wegen unterschiedlicher Magen-Darm-Beschwerden in die Apotheke, ist an die Möglichkeit eines Reizdarmsyndroms zu denken. Eine Diagnosestellung durch einen Arzt beendet häufig eine lange Zeit der Ungewissheit und Unsicherheit bei den Patienten.
> Die Dauer der Therapie ist vorab mit dem Patienten zu besprechen. Ein Punkt, bei dem Apotheker und PTA in der Beratung gefordert sind. Ein medikamentöser Therapieversuch ist zunächst eine Zeit lang durchzuhalten; spricht dieser nicht an, soll er spätestens nach drei Monaten abgebrochen werden.