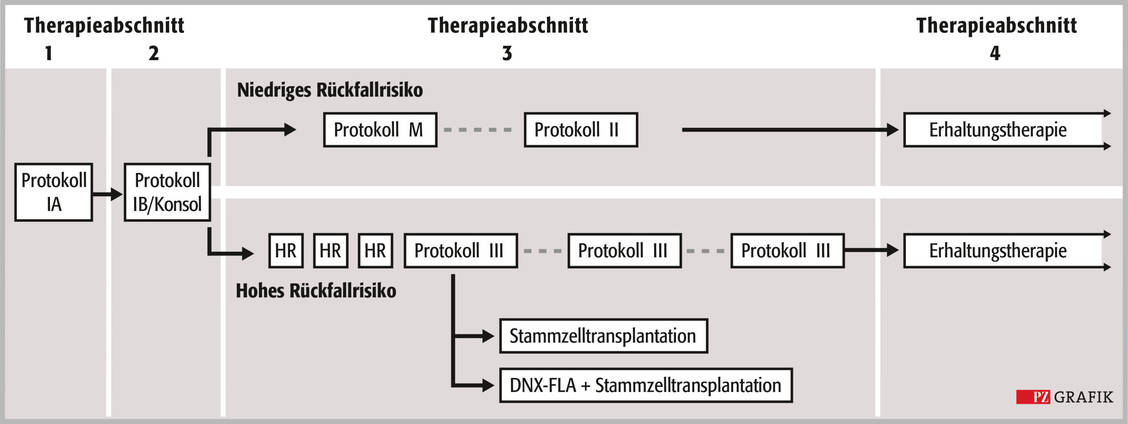
Im August 2018 wurde das Therapiespektrum durch die EMA-Zulassung von Kymriah® in Europa um eine Immuntherapie mit gentechnisch veränderten T-Zellen (Chimäre-Antigen-Rezeptor-T-Zelltherapie: CAR-T-Zelltherapie) erweitert. Es ist das einzige Präparat zur CAR-T-Zelltherapie, das für Kinder zugelassen ist (6). Es bietet eine weitere Option für Patienten unter 18 Jahren, bei denen vorhergehende Arzneitherapien keinen Erfolg erzielt haben, kein kompatibler Spender für eine Stammzelltransplantation gefunden wird oder eine refraktäre ALL bei mehrfachem Rezidiv vorliegt.
Im Mittelpunkt der pharmazeutischen Betreuung stehen unter anderem Arzneistoffe wie Glucocorticoide, Cytarabin, Methotrexat, Cyclophosphamid, Pegasparaginase, Vincristin und Doxorubicin. Diese gehören zu den Hauptverursachern häufiger Nebenwirkungen wie Fieber, Schleimhautentzündungen (Mukositis), Unterdrückung der Knochenmarksfunktion (Knochenmarkssuppression) sowie allergischen Reaktionen.