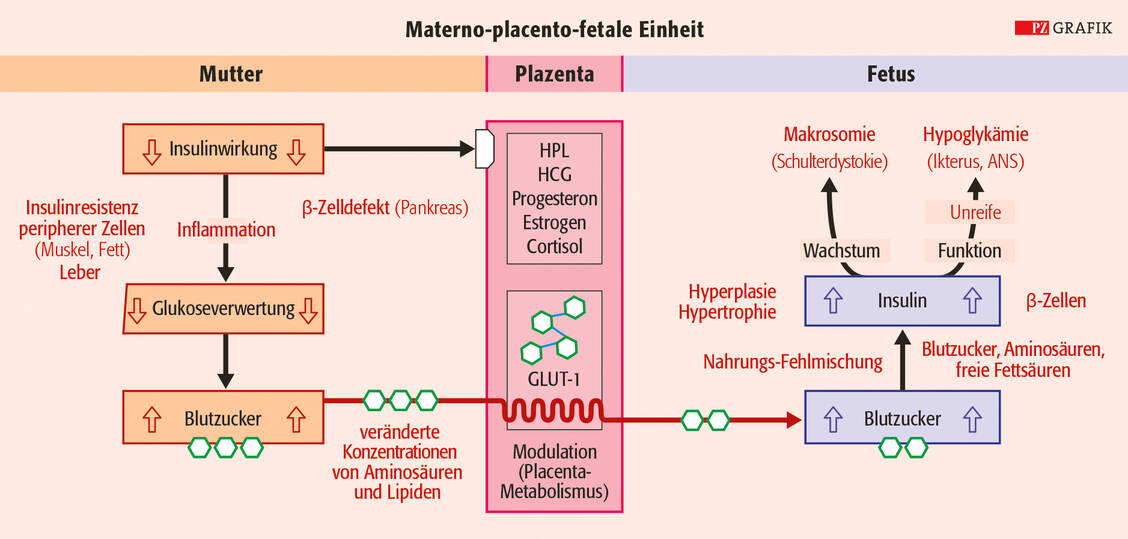
Aerobe Ausdauer- und Widerstandsübungen sind gleichermaßen effektiv - die Rate an Insulintherapien wird durch regelmäßige Muskelbetätigung gesenkt. Die Adhärenz ist besonders in angeleiteten Gruppen hoch. Kontraindikationen wie vorzeitige Wehen, Blutungen, Hochdruck oder Verkürzung der Zervix uteri sind zu beachten.
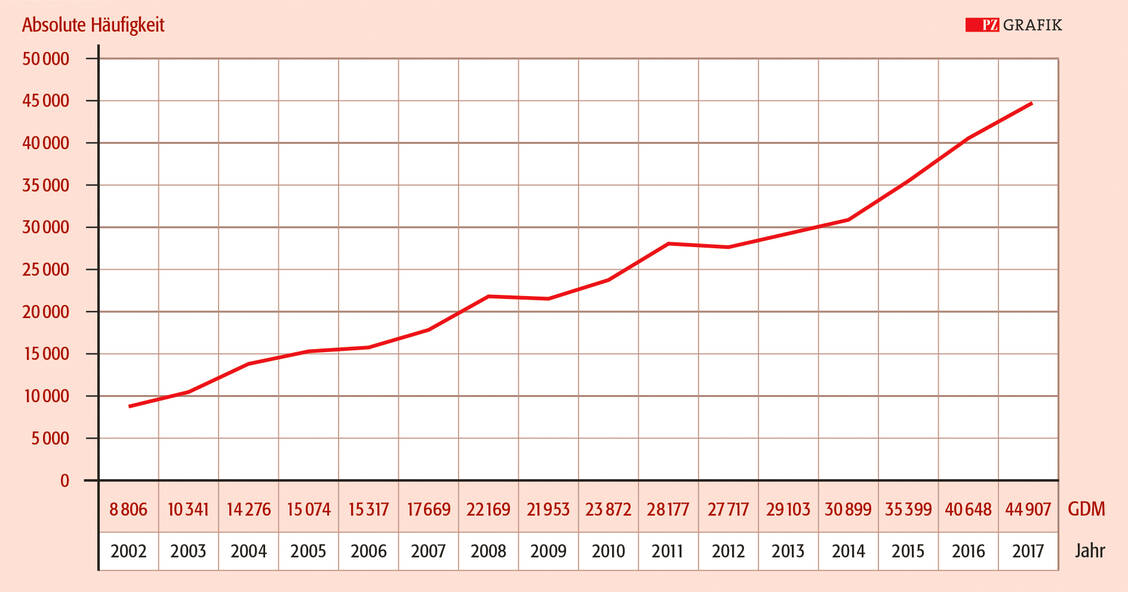
Können die Stoffwechselziele wie in 10 bis 20 Prozent der Fälle nicht erreicht werden, wird eine Insulintherapie notwendig (13, 14). Die Insulinindikation wird erstmals innerhalb von zwei Wochen nach Beginn der Basistherapie überprüft.
Empfohlen wird eine intensivierte konventionelle Insulintherapie (ICT) mit anfänglicher Insulintagesdosis von 0,3 bis 0,5 I.E. Humaninsulin pro kg aktuellem Körpergewicht. NPH-Insulin wird als Basisinsulin verwendet. Langwirksame Insulinanaloga (Insulin detemir oder Insulin glargin 100, kein Biosimilar) können bei fehlendem Effekt auf die Nüchternblutglukose eingesetzt werden. Insulin aspart oder Insulin lispro sind bei unzureichendem postprandialen Effekt von kurzwirksamen Humaninsulinen unbedenklich. Ist eine ICT nicht durchführbar, kann alternativ eine konventionelle Insulintherapie (CT) mit biphasischem Humaninsulin (30 Prozent kurzwirksamer Anteil) oder biphasischem Insulin aspart eingesetzt werden.