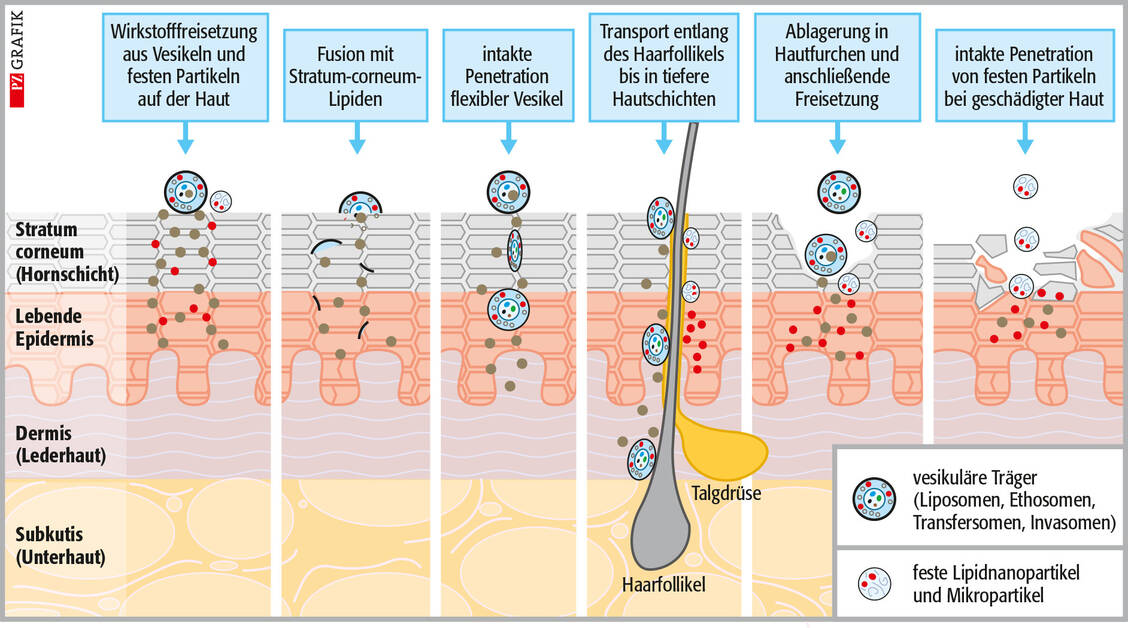
Durch Variation zentraler Prozessparameter sowie durch koaxiale oder mehrschichtige Verfahren lassen sich Faserarchitektur, mechanische Eigenschaften und Bioabbaurate gezielt steuern. Die Auswahl der Polymere ist dabei entscheidend. Häufig verwendet werden bioabbaubare synthetische Polymere wie Polycaprolacton, Polymilchsäure, Poly(lactid-co-glykolid) und Polyvinylalkohol (PCL, PLA, PLGA oder PVA). Ergänzend gewinnen natürliche Polymere wie Chitosan, Gelatine, Kollagen, Hyaluronsäure, Alginat oder Seidenfibroin an Bedeutung.
Elektrogesponnene Wundauflagen fördern aufgrund ihrer ECM-ähnlichen Struktur Zelladhäsion, -migration und -proliferation und ermöglichen gleichzeitig eine hohe Wirkstoffbeladung mit kontrollierter Freisetzung. Sie eignen sich daher als hoch substantive Wirkstoffdepots für wundheilungsfördernde Substanzen, darunter Phytotherapeutika, Antibiotika, Antiphlogistika, Wachstumsfaktoren und sogar lebende Zellen. Da sie sich biologisch abbauen, müssen diese Wundauflagen nicht mechanisch entfernt werden.