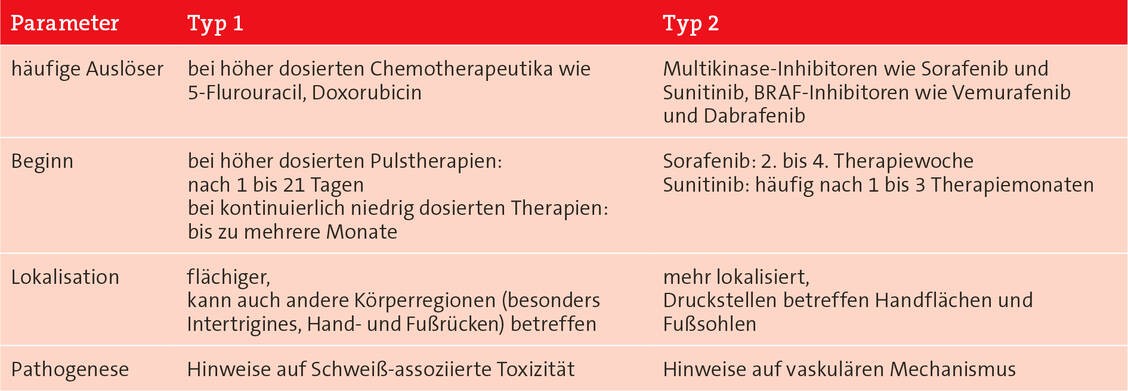
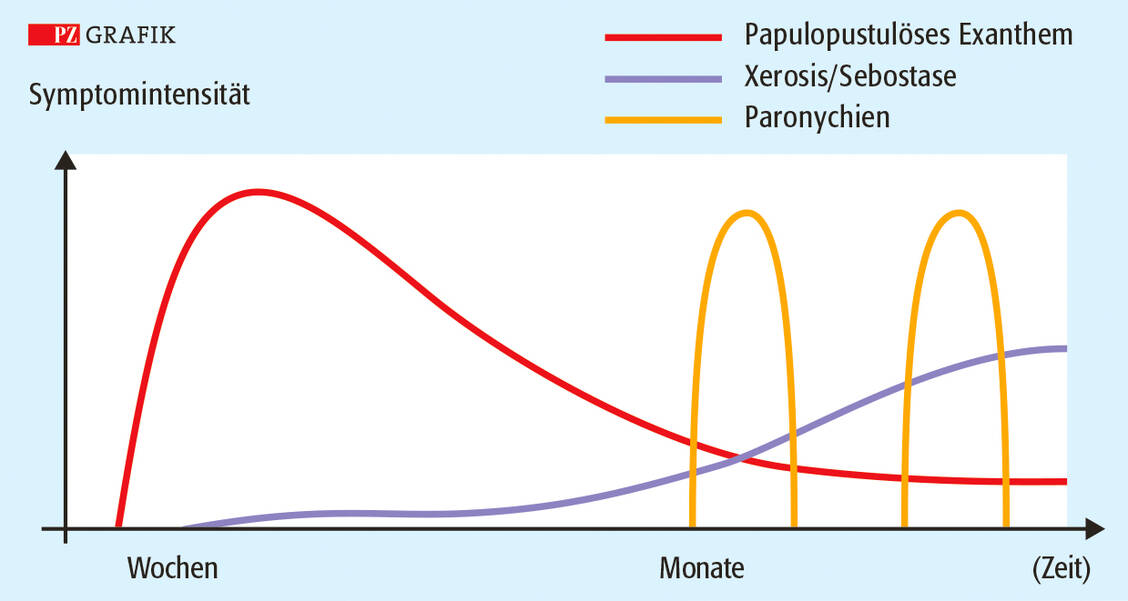
Feuchte Abschuppungen (Desquamationen) und chronische Ulzera sind nach den Regeln der allgemeinen Wundversorgung zu behandeln (2, 4). Eine optimale Wundabdeckung soll Wundsekret aufsaugen, die Wunde nicht austrocknen, deren Gasaustausch nicht behindern und sie vor physikalischen Reizen und eindringenden Keimen schützen. Auf dem Markt sind trockene Wundverbände, zum Beispiel wirkstofffreie Fettgazen, Schaumstoffe, zum Beispiel aus Polyurethan, sowie Calciumalginat-Watten und -Kompressen, aber auch Wundverbände, die eine feuchte Wundbehandlung ermöglichen. Dazu zählen Hydrogele, Hydrokolloide und hydroaktive Verbände (2, 4). Auflagen, die ein feuchtes Wundmilieu gewährleisten, fördern die Heilung.
Schaumstoff- und hydrokolloidale Verbände sollen die Schmerzhaftigkeit der Wunde lindern können.