Eine leichte bis mäßig aktive Proktitis hingegen soll zunächst mit Mesalazin (≥ 1000 mg/d) als Suppositorium einmal täglich behandelt werden.
Corticosteroide sollen nicht zum Remissionserhalt eingesetzt werden. Ist eine remissionserhaltende Therapie mit 5-Aminosalicylaten effektiv, sollte sie mindestens zwei Jahre fortgeführt werden, bevorzugt als tägliche Einmalgabe (oral 5-ASA ≥ 2 g/Tag; rektale 5-ASA-Dosis ≥ 1 g/Tag (10).
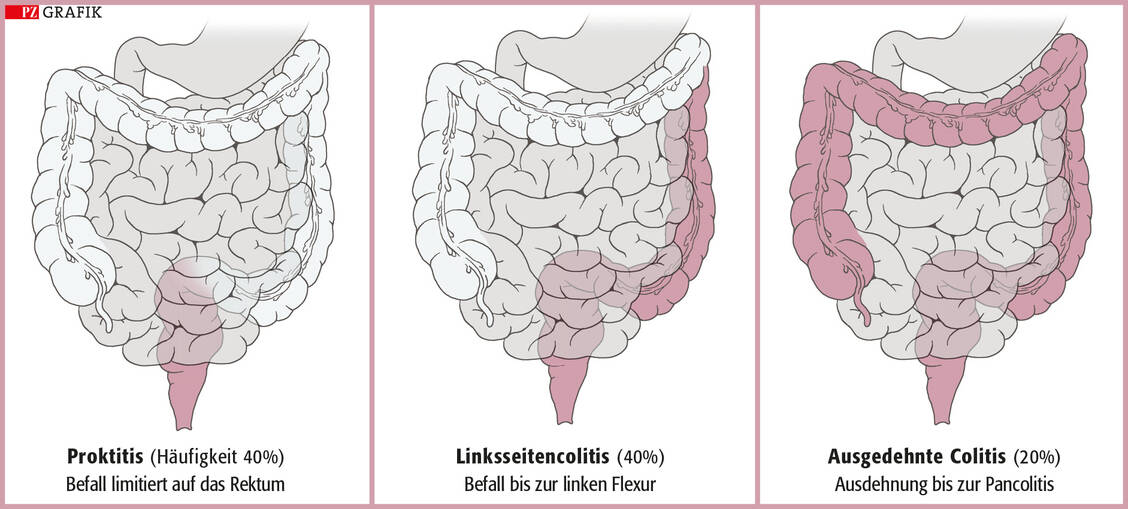
Die Nicht-Adhärenz bei einer Mesalazin-Therapie ist mit erhöhten Rückfallraten verbunden (8). Die Behandlung sollte unbedingt auf die Krankheitsaktivität (mäßig oder schwer) und das Ausmaß der Kolonbeteiligung (Proktitis, Linksseiten-Colitis oder Pancolitis) zugeschnitten sein (9).
Bei einigen Patienten kann eine Operation (Kolektomie) bei einer medikamentös refraktären Erkrankung oder zur Behandlung von Kolon-Neoplasien erforderlich sein.