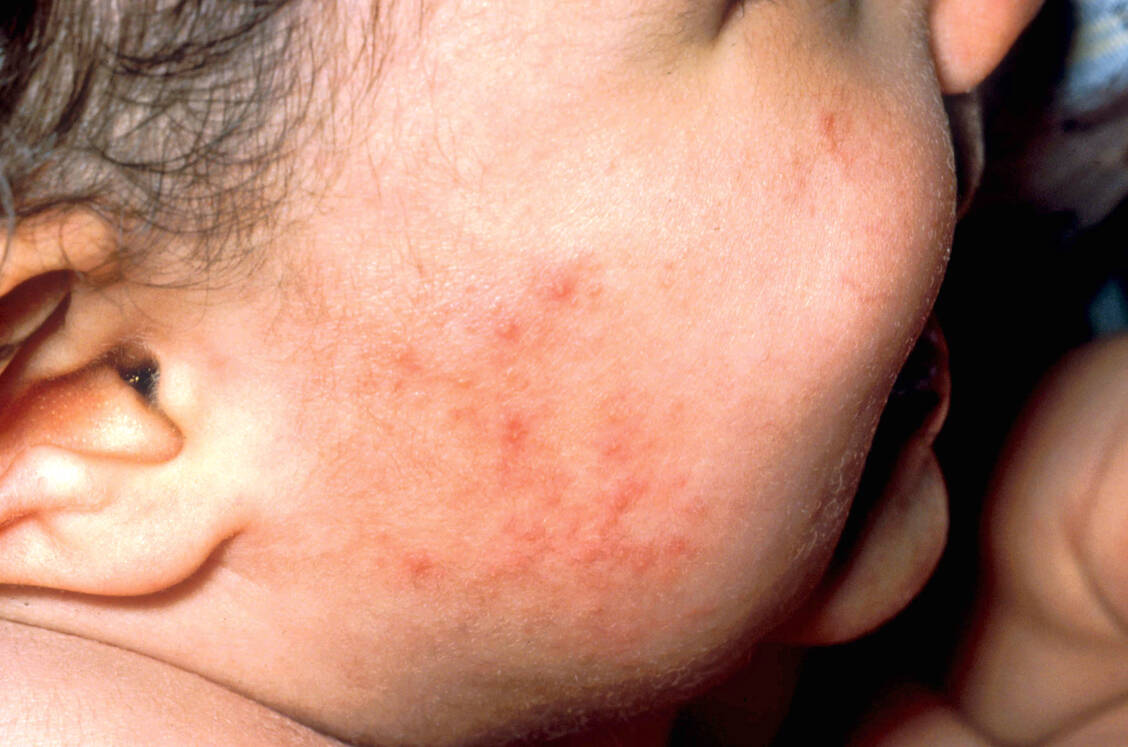
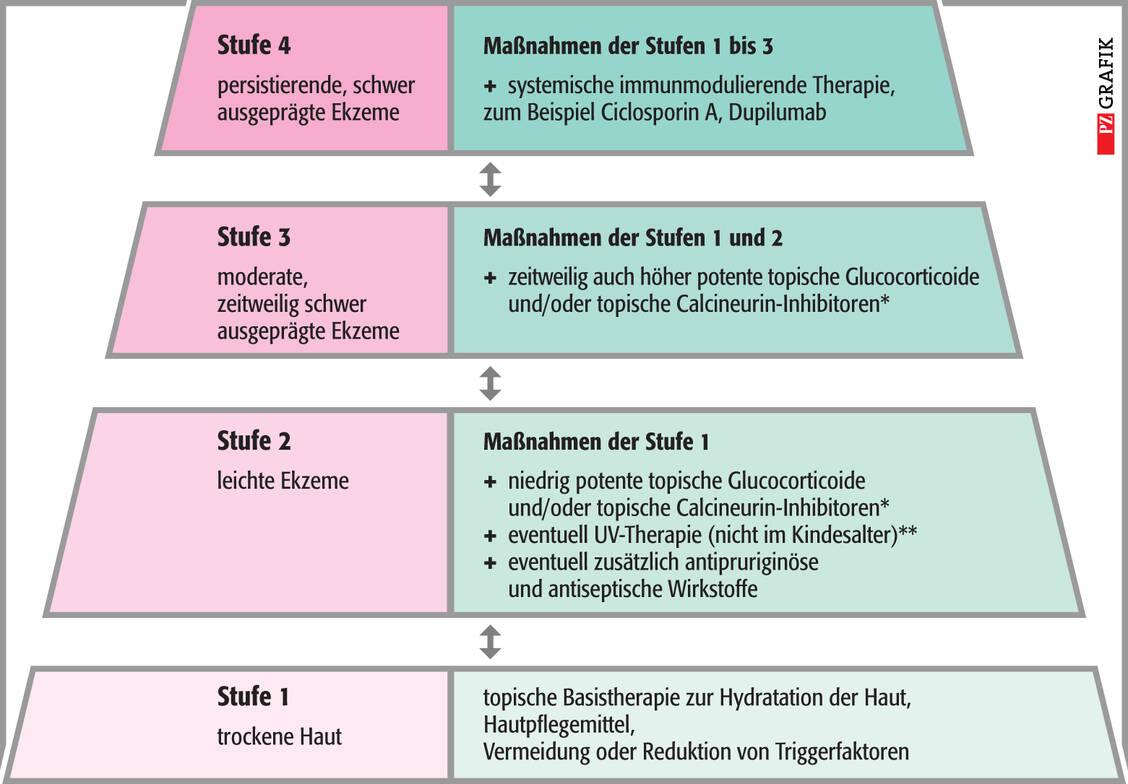
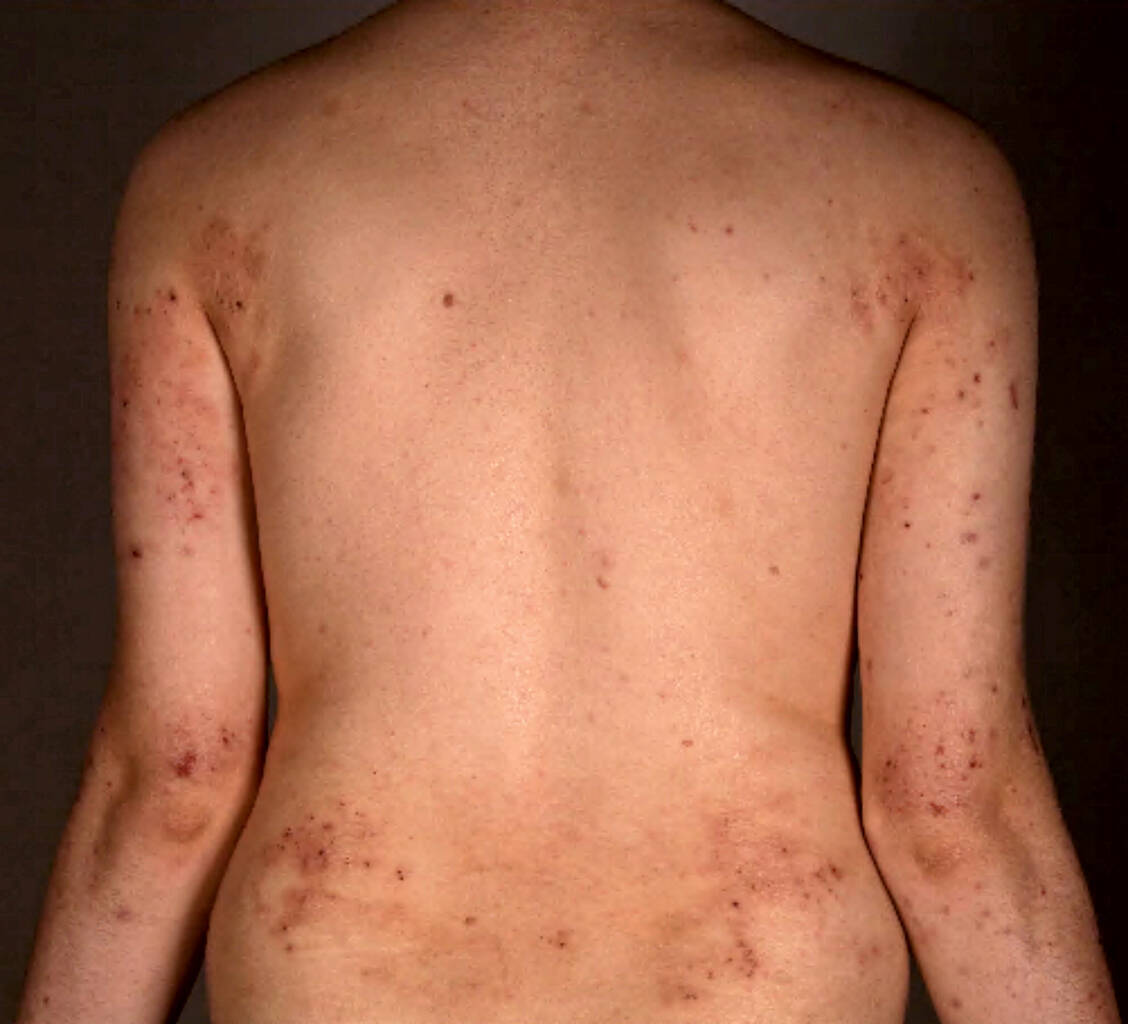
Tacrolimus und Pimecrolimus sind vor allem dann indiziert, wenn eine Behandlung mit topischen Glucocorticoiden aufgrund von Nebenwirkungen nicht möglich ist, eine Unverträglichkeit gegen diese Wirkstoffe vorliegt oder diese nicht ausreichend wirken. Auch für eine Anwendung in »Problemarealen«, zum Beispiel im Gesicht, auf intertriginösen, also eng aneinander liegenden, sich ständig berührenden Hautflächen, im Genitalbereich oder auf dem behaarten Kopf von Säuglingen (Capillitium) empfiehlt die Leitlinie die topischen Calcineurin-Antagonisten als First-Line-Therapie.
Das Apothekenteam sollte Patienten raten, wegen einer potenziellen Photokanzerogenität der Subtanzen auf strikten Sonnenschutz zu achten (8, 9, 10). »Grundsätzlich brauchen Patienten mit Neurodermitis Sonnenlicht nicht völlig zu meiden. Die Aufenthaltszeit in der Sonne sollte jedoch begrenzt sein und die Haut durch verträgliche Sonnenschutzprodukte und/oder Kleidung geschützt werden«, rät Buhl.