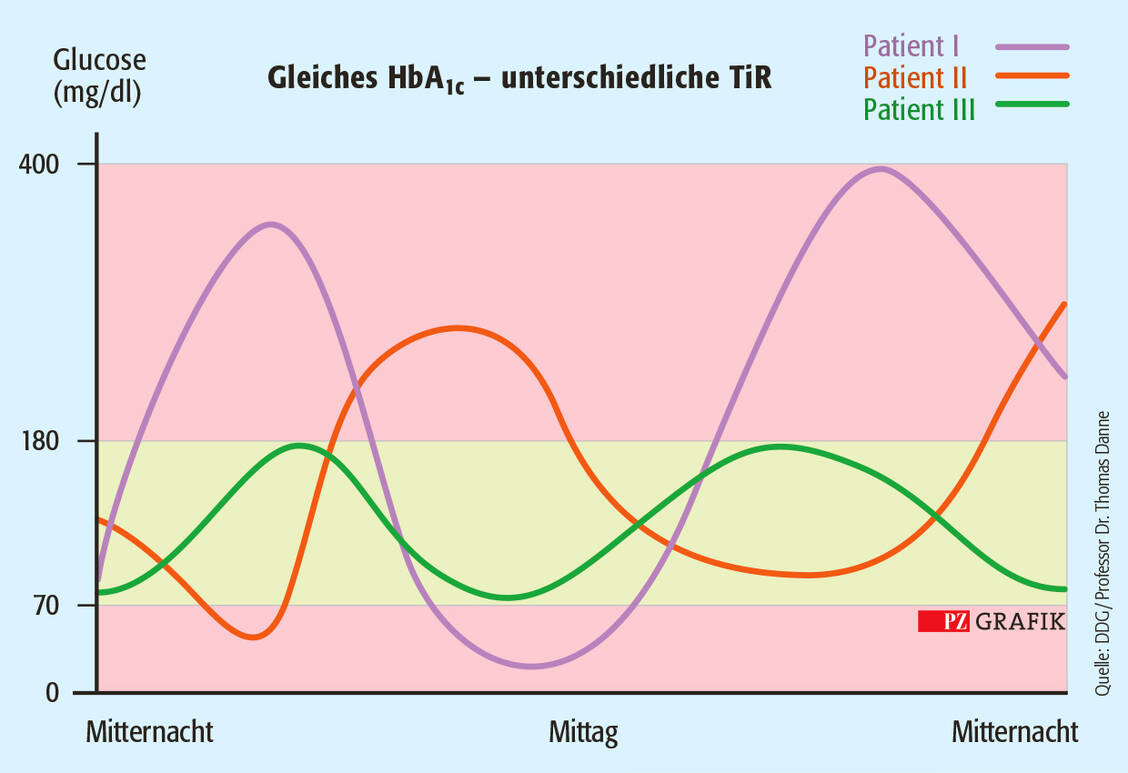
Den HbA1c könnten nicht nur Hämoglobinopathien, eine hämolytische Anämie und andere Zustände, die sich auf die Lebensdauer der roten Blutkörperchen oder die Bindung von Glucose an Hämoglobin auswirken, verfälschen, so die Gruppe. Sondern es gebe auch eine beträchtliche interindividuelle Schwankungsbreite. Die Forscher hatten bei 387 Diabetikern die per kontinuierlicher Glucosemessung (CGM) erfassten Werte mit dem HbA1c korreliert. Ein HbA1c von 64 mmol/mol (8,0 Prozent) entsprach dabei einem durchschnittlichen Blutglucosewert von 155 bis 218 mg/dl (95-Prozent-Konfidenzintervall), wobei große Überlappungen mit den Konfidenzintervallen der HbA1c-Werte von 53 mmol/mol (7,0 Prozent) und 75 mmol/mol (9,0 Prozent) gegeben waren (128 bis 190 mg/dl beziehungsweise 182 bis 249 mg/dl). Ein HbA1c von 64 mmol/mol könne somit mit einer guten, moderaten oder auch schlechten Blutzuckereinstellung einhergehen, so die Autoren.