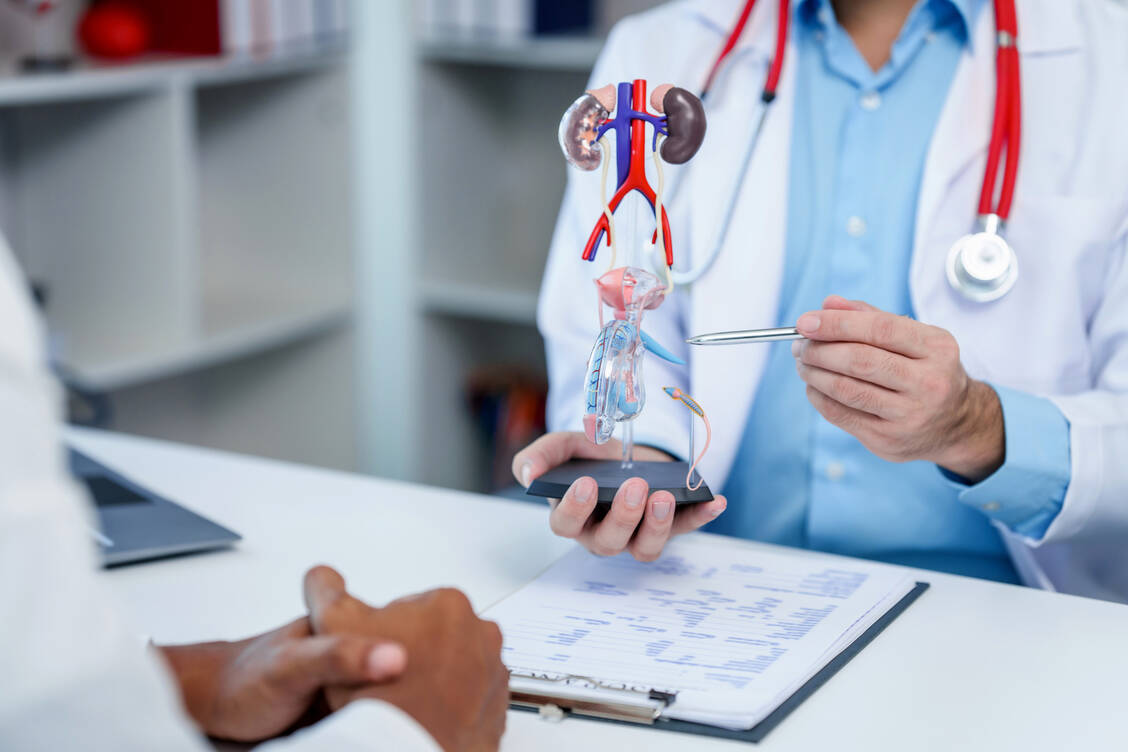
Im Gegensatz zu jüngeren Personen fehlen bei älteren oft typische Krankheitszeichen wie Schmerzen beim Wasserlassen (Dysurie) oder häufiges Urinieren kleiner Mengen. Oftmals verschleiern weitere Grunderkrankungen oder die veränderte subjektive Wahrnehmung im Alter die Symptomatik.
Beschwerden wie plötzlich auftretender Harnverlust, eine Verschlechterung oder ein Neuauftreten einer Harninkontinenz, Delirium oder Übelkeit und Erbrechen sollten erkannt und als Symptome einer Harnwegsinfektion im Hinterkopf behalten werden (8).
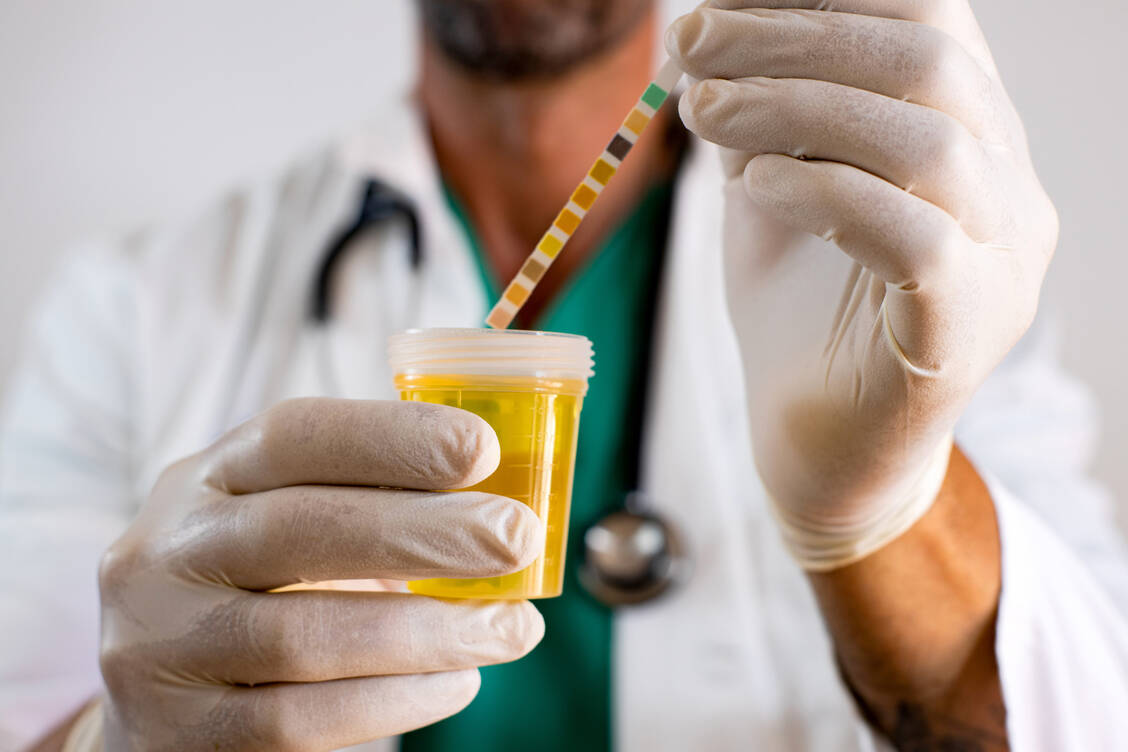
Weitere untypische Symptome sind Verhaltensveränderungen, verminderte Vigilanz, reduzierter Appetit und eine verminderte Flüssigkeitsaufnahme (8). Eine weitere Besonderheit bei manchen geriatrischen Patienten sind Dauerblasenkatheter, die die Uringewinnung zur Diagnostik durchaus erschweren.