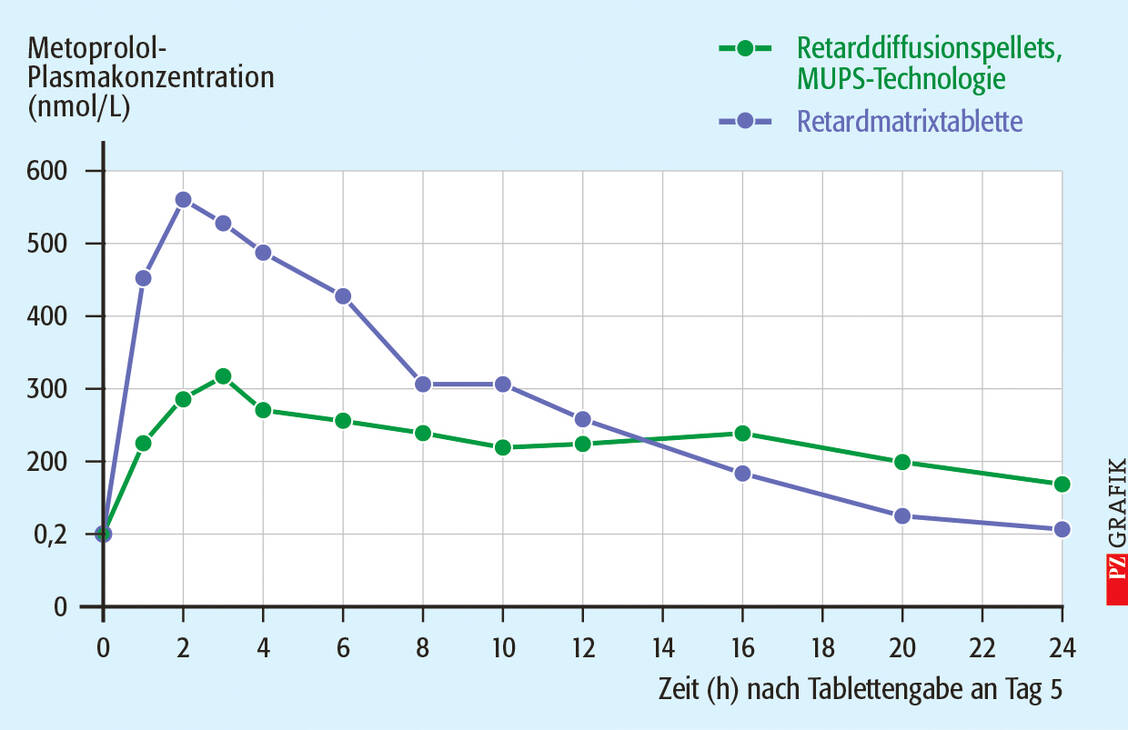
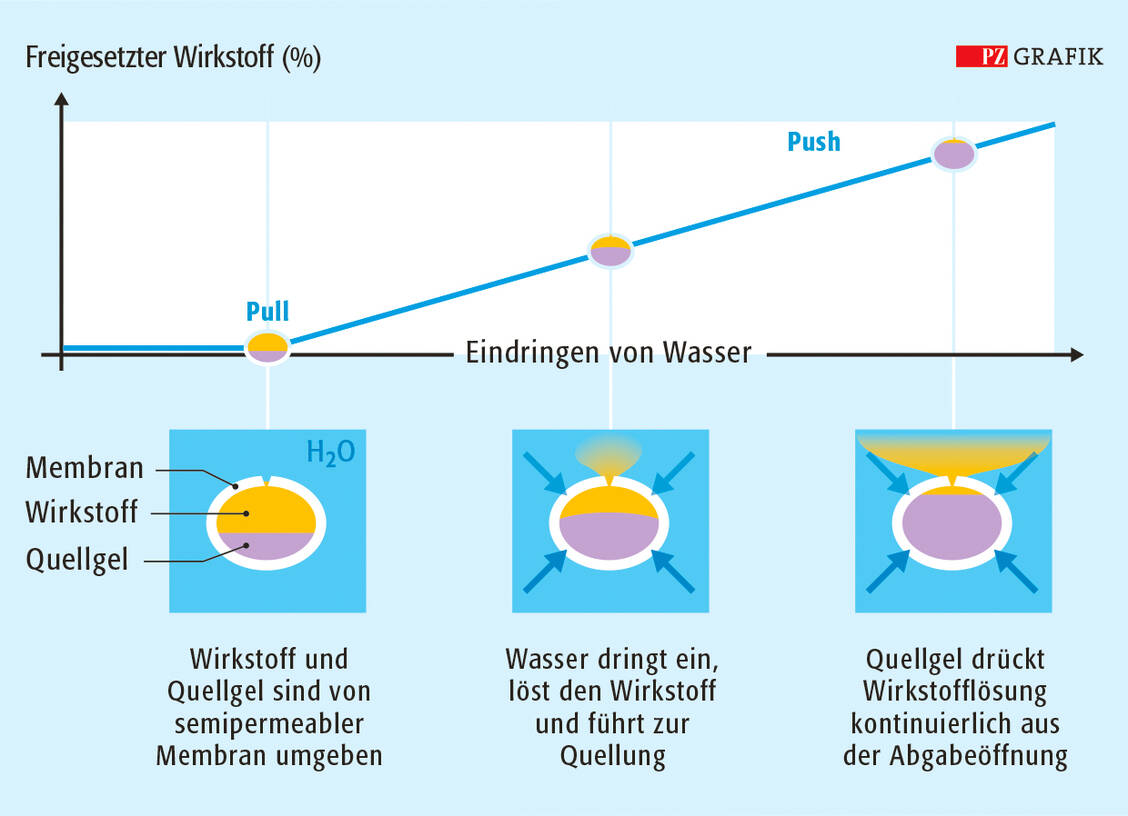
Erste Metoprolol-Retardformulierungen waren Matrixsysteme, die allerdings mit einer Freisetzung von mehr als 60 Prozent des Wirkstoffs innerhalb von zwei Stunden für eine einmal tägliche Gabe ungeeignet sind. Diese wurde erst mit der Entwicklung von multipartikulären Retardtabletten möglich. Dabei werden Diffusionspellets, das heißt wirkstoffhaltige Pellets, die mit einem wasserunlöslichen Film, zum Beispiel aus Ethylcellulose, überzogen sind, mit weiteren Hilfsstoffen zu Tabletten verpresst. Die Technologie heißt daher MUPS: multiple unit pellet system.
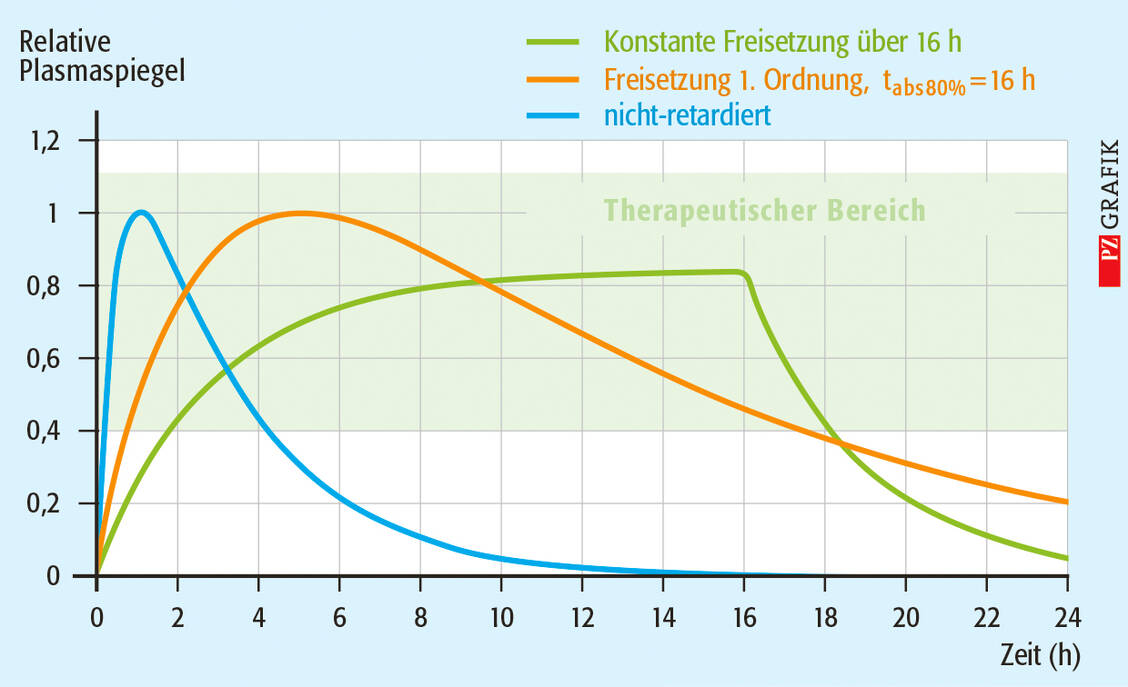
Diese Multiple-Unit-Darreichungsform zeigt eine initiale Freisetzung von etwa 15 bis 20 Prozent und danach eine weitgehend konstante Wirkstoffabgabe mit einer Kinetik nullter Ordnung (Abbildung 2). Formulierungsprinzipien mit dieser besonderen Freisetzungskinetik werden bei Fertigarzneimitteln oft mit Abkürzungen wie ZOK, ZOT, Zero, Z, ZK, ZNT, NT, NK oder O.K. im Namen kenntlich gemacht. Da Metoprolol auch in tiefen Darmabschnitten gut resorbiert wird, ergibt sich aus der konstanten und langen Freisetzung der gewünschte annähernd konstante Blutspiegel bei einmal täglicher Gabe.