Typisch für ein Burn-out ist eine zunehmende Entfremdung von der eigenen Arbeit. Die Betroffenen empfinden Tätigkeiten, die sie früher als sinnstiftend erlebt haben, nun als Belastung. Zynismus, Gleichgültigkeit und Pessimismus breiten sich aus. Oft entsteht das Gefühl, nur noch als Zuschauer am eigenen Leben teilzunehmen.
Ein Burn-out erhöht das Risiko für zahlreiche körperliche und psychische Erkrankungen. Besonders betroffen ist das Herz-Kreislauf-System: Männer entwickeln häufiger Bluthochdruck, koronare Herzkrankheiten oder andere kardiovaskuläre Komplikationen. Auch Stoffwechselstörungen wie Diabetes mellitus, Hyperlipidämie und Adipositas treten vermehrt auf und es bestehen Zusammenhänge mit Atemwegs- und Hauterkrankungen wie Ekzemen oder Allergien. Personen mit Burn-out haben ein erhöhtes Risiko für schwere Verletzungen sowie eine gesteigerte Sterblichkeit vor dem 45. Lebensjahr.
Insgesamt klagen die Betroffenen umso häufiger über körperliche Beschwerden, je stärker die Ausprägung des Erschöpfungssyndroms ist (34, 41).
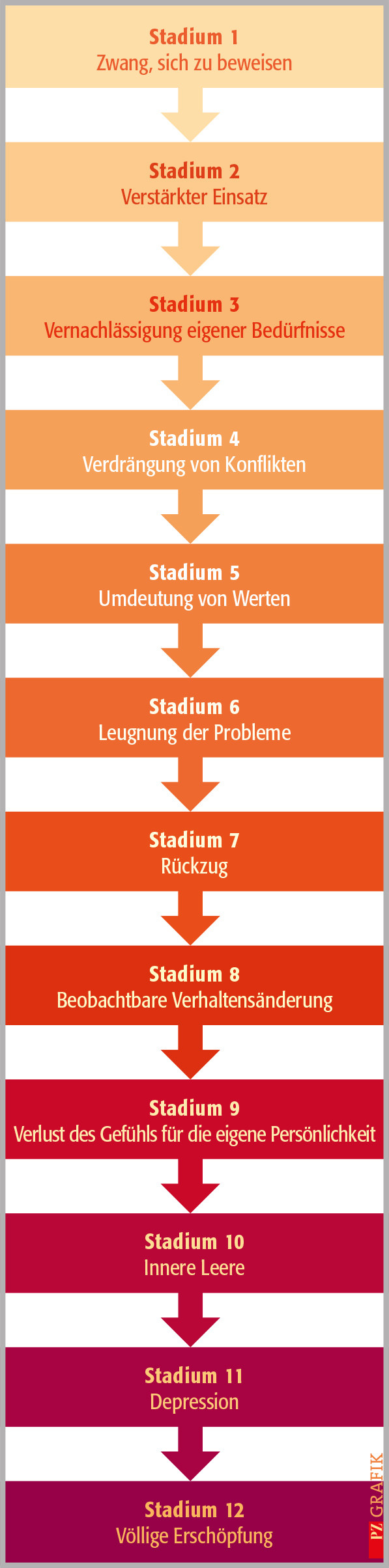
Das Risiko für psychische Erkrankungen ist sechsmal höher als in der Allgemeinbevölkerung. Typisch sind Angststörungen, depressive Episoden und körperliche Beschwerden, für die keine organische Ursache gefunden werden kann. In schweren Fällen kann ein chronisches Erschöpfungssyndrom direkt in eine Depression übergehen und suizidale Gedanken hervorrufen (Grafik) (10, 11, 41).