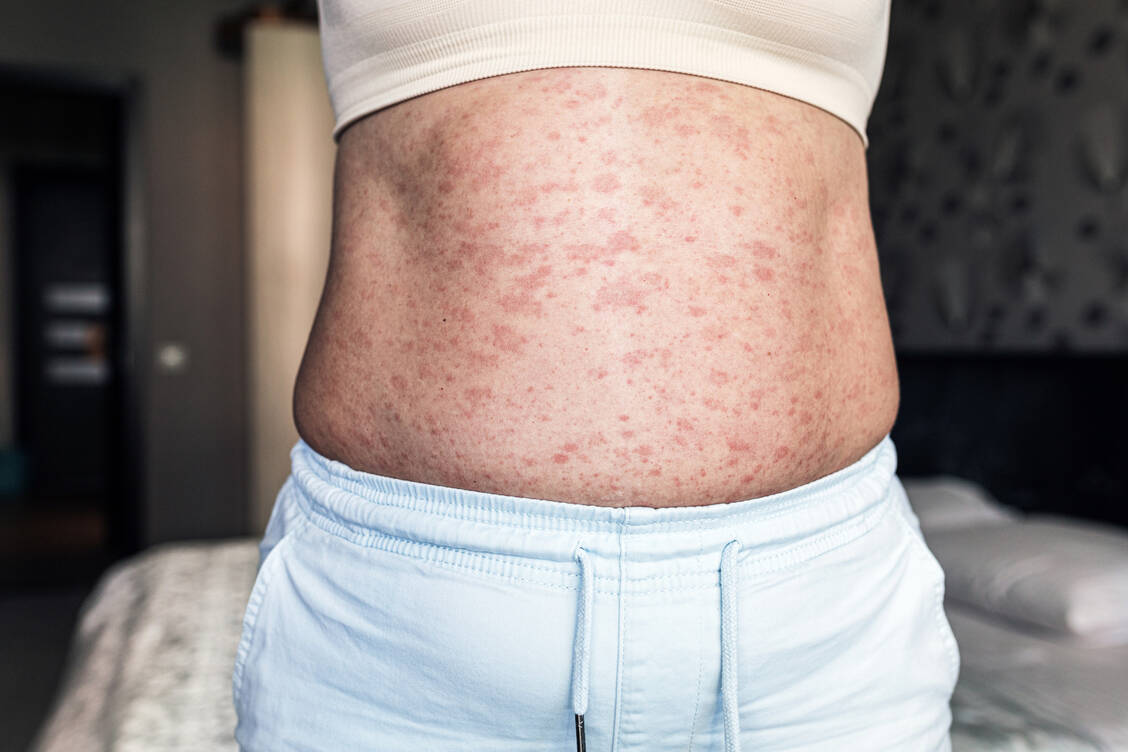
Charakteristische Hautveränderungen sind besonders typisch bei »targeted therapies«, also zielgerichteten Therapien. Ein Beispiel sind die kutanen Nebenwirkungen unter Immun-Checkpoint-Inhibitoren, die bei fortgeschrittenen bösartigen Erkrankungen zum Einsatz kommen. Eine unspezifische Immunaktivierung kann zu immunbedingten unerwünschten Ereignissen führen, wobei die Haut und ihre Anhangsgebilde häufige Angriffspunkte sind. Es können Entzündungsreaktionen, makulopapulöser Ausschlag, Pruritus oder psoriasiforme und lichenoide Ausschläge entstehen. In den meisten Fällen ist es möglich, die Therapie -fortzusetzen. Die kutanen Nebenwirkungen werden mit topischen und gegebenenfalls auch systemischen Glucocorticoiden behandelt (9–11).