Mikrogele sind transparent, kennzeichnend ist ein hörbarer Resonanzeffekt bei mechanischer Beanspruchung. Diese hörbare Schwingung führte zur Bezeichnung Brummgel. Im Gel ist der Wirkstoff in Nano-Mizellen, im untersuchten Fall bestehend aus dem tensidähnlichen Poloxamer 407, vollständig eingeschlossen und kann sehr schnell in die Haut eindringen. Poloxamer ist ein oberflächenaktives Block-Copolymer, das aus Ethylenoxid und Propylenoxid besteht. Es weist ein hohes Solubilisationsvermögen sowohl für hydrophile als auch für lipophile Wirkstoffe auf. Beim Auftragen auf die Haut interagieren die Tenside mit den Hornhautlipiden, führen zu Strukturveränderungen, wodurch sich die Permeabilität der Haut verbessert.
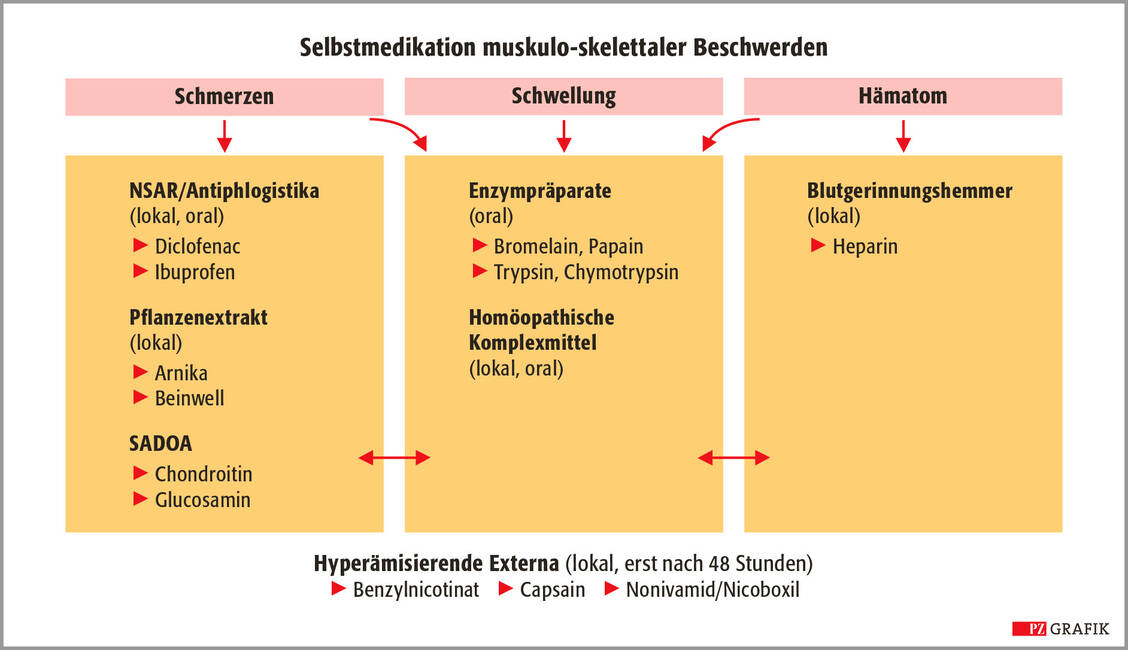
Topische NSAR punkten aber nicht nur mit einem hohen Anreicherungsvermögen im schmerzenden Gewebe, sie sind allgemein auch sehr gut verträglich. Zudem empfinden viele Patienten das Einmassieren als wohltuend und entspannend. Dennoch: Lokale Nebenwirkungen wie Hautirritationen sind im Bereich des Möglichen. Eine Photodermatitis ist eine seltene Nebenwirkung von Ketoprofen, die dazu führte, dass es zum 1. Juni 2012 verschreibungspflichtig wurde. Bei der Abgabe ist der Hinweis wichtig, starkes Sonnen- und UV-Licht zu meiden.