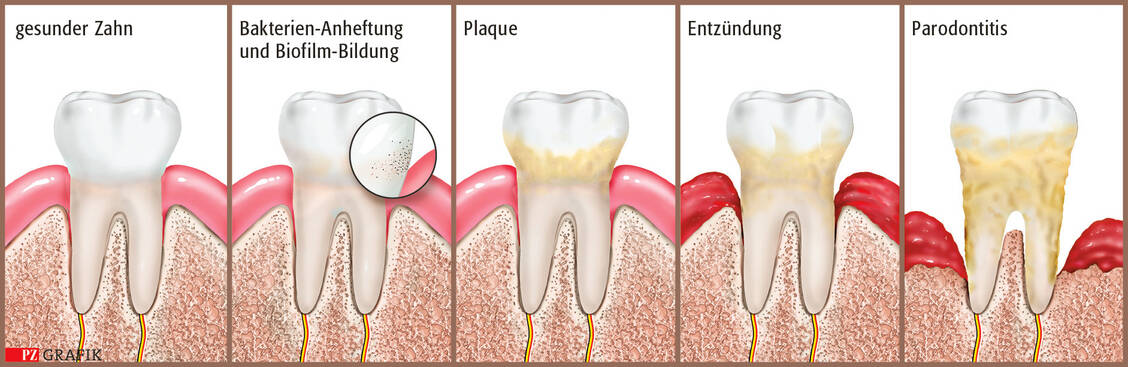
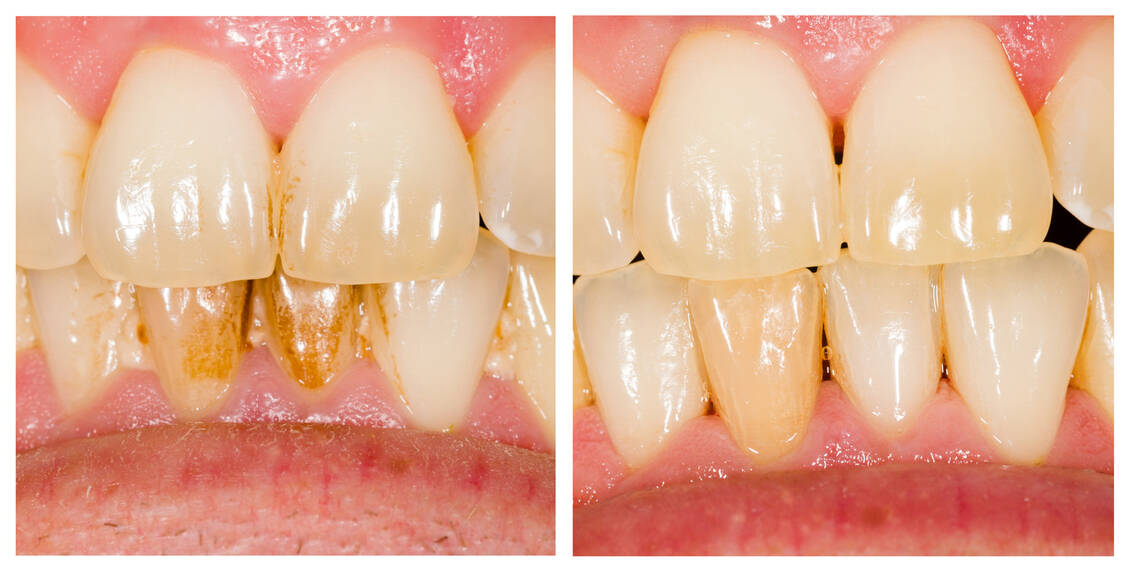
Gute Mundhygiene ist nicht nur ab den ersten Zähnen, bei Kindern, Jugendlichen und jüngeren Erwachsenen wichtig, sondern auch bei älteren Menschen. Lockere Zähne erschweren das Kauen von Vollkornbrot, Obst und Rohkost, die die Basis für eine gesunde und ausgewogene Ernährung sind.
Die Deutsche Mundgesundheitsstudie (5) stellte 2016 den Bürgern im Allgemeinen ein recht gutes Zeugnis aus. Im Vergleich zu anderen Industrienationen belegte Deutschland Spitzenplätze beim Rückgang von Karies, Parodontitis und Zahnlosigkeit. Auch bei jüngeren Senioren zwischen 65 und 74 Jahren zeigte die Studie einen rückläufigen Trend bei der Parodontitis. Nur noch jeder Achte in dieser Altersgruppe war zahnlos; im Jahr 1997 war es noch jeder Vierte. Ältere Senioren im Alter zwischen 75 und 100 Jahren hatten 2014 einen Mundgesundheitszustand wie die Altersgruppe der 65- bis 74-Jährigen im Jahr 2005.
Problematisch ist jedoch nach wie vor die Mundgesundheit bei pflegebedürftigen älteren Menschen. Diese haben im Vergleich vermehrt Karies, weniger eigene Zähne und häufiger einen herausnehmbaren Zahnersatz als die gesamte Altersgruppe der älteren Senioren. Knapp 30 Prozent der Pflegebedürftigen sind nicht mehr in der Lage, ihre Zähne und Zahnprothesen eigenständig zu reinigen und zu pflegen. Sie benötigen Unterstützung bei der täglichen Mundhygiene.