Atopisches Ekzem
von Tanja Schweig, Alsdorf
Diätversuche bei Neurodermitis sind
beliebt. Doch oft bedeuten sie Stress und die Gefahr einer Fehlernährung.
Nur bei 20 bis 30 Prozent der Kinder triggern tatsächlich ein bis zwei
Nahrungsmittel das Ekzem; noch seltener ist dies bei Erwachsenen. Allerdings
lohnt es sich bei allen Kindern mit atopischem Ekzem, sie schrittweise an
Nahrungsmittel zu gewöhnen.
Für Kinder mit atopischer Disposition eines oder beider Elternteile lässt
sich die Wahrscheinlichkeit abschätzen, mit der sie selbst einmal eine
Allergie bekommen (Tabelle 1). Eltern können bei Kindern mit einer erhöhten
Allergiebereitschaft eine Ernährungsprophylaxe betreiben, um den Ausbruch
einer allergischen Erkrankung hinauszuzögern oder vielleicht sogar zu
verhindern.
Tabelle 1: Prozentualer Anteil an Kindern mit atopischem Ekzem in den
ersten zwei Lebensjahren (modifiziert nach 5)
Eltern mit
atopischem Ekzem
betroffene
Kinder
(in Prozent)
keiner
18,4
ein Elternteil
38,8
beide Elternteile
66,7
Untersuchungen belegen, dass bereits im Mutterleib eine Sensibilisierung
auf Nahrungsmittel möglich ist. Mütterliche Antigene gelangen per
Nabelschnurblut in den Körper des Kindes. Allergische Reaktionen werden
schon bei Feten ab dem zweiten Trimenon nachgewiesen. Trotzdem resümieren
derzeit Experten, dass diätetische Maßnahmen in der Schwangerschaft keinen
Einfluss auf die Manifestation eines atopischen Ekzems hätten. Allgemeine
Empfehlungen für Schwangere existieren deshalb nicht. Einziger Tipp:
Erdnüsse und Produkte daraus, die zu frühen und schweren anaphylaktischen
Reaktionen bei Kindern führen können, sollten Schwangere meiden.
Lactobacillus halbiert Allergierisiko
In einer finnischen Studie (doppelblind, randomisiert,
placebokontrolliert) mit 132 Müttern konnte die Einnahme von Lactobacillus
GG bei Risikokindern die Wahrscheinlichkeit einer atopischen Erkrankung in
den ersten beiden Lebensjahren halbieren. Die Schwangeren erhielten die
Probiotika ab der zweiten bis vierten Woche vor dem Entbindungstermin und
weitere sechs Monate lang während der Stillzeit. Nicht gestillte Kindern
erhielten den Kapselinhalt auf dem Löffel. Die Autoren halten Probiotika für
Kinder für unbedenklich. Derzeit laufen Studien mit mehr Teilnehmern und
über längere Zeit. Erst dann können Empfehlungen ausgesprochen werden.
Der Behandlung mit Probiotika liegt folgende Beobachtung zugrunde: Werden
Kinder nach anthroposopischen Vorstellungen ernährt und medizinisch
behandelt, leiden sie seltener an allergischen Erkrankungen als Kinder aus
anderen Familien. Die Autoren der Studie vermuten, dass unter anderem der
reichliche Verzehr von fermentiertem Gemüse, das lebende Milchsäurebakterien
wie Lactobacillus plantarum enthält, eine Rolle spielt. Es wird angenommen,
dass die Intestinalflora für die Mucosabarriere und damit für den Übertritt
von allergenen Nahrungsbestandteilen mitverantwortlich ist.
Stillen wirkt allergiepräventiv
Nach der Geburt gilt Stillen als beste Allergieprophylaxe. In einer
prospektiven Studie, in der Kinder von der Geburt bis zum 17. Lebensjahr
kontrolliert wurden, war die Prävalenz der Atopie bei den nicht oder nur
wenig gestillten Kindern signifikant erhöht. Deshalb sollten Säuglinge
mindestens vier, besser noch sechs Monate ausschließlich gestillt werden
–ohne jegliche Zusatznahrung und Nachtflasche. Auch während der ersten
Lebenstage, bevor ausreichend Milch bei der Mutter einschießt, darf das Kind
keinen Milchersatz bekommen. Bei Bedarf kann es Glucoselösung trinken.
Die Vorteile der Muttermilch: Sie enthält arteigenes Protein, das nicht
allergisierend wirkt. Außerdem fördert sie die Bifidusflora im Darm des
Säuglings. Damit beschleunigt Muttermilch die Ausbildung der Mucosabarriere
und hemmt so den Übertritt von Fremdeiweiß.
Über die Ernährung der Mutter gelangen auch antigene Nahrungsbestandteile
in die Muttermilch und damit zum Kind. Bisher sind die Studien an Stillenden
zu wenig aussagekräftig, um der Mutter zu einer vorbeugenden Diät in der
Stillzeit raten zu können. Wahrscheinlich ist der allergiepräventive Effekt
relativ gering, wohingegen durch das Weglassen bestimmter Nahrungsmittel,
vor allem von Kuhmilch, Hühnerei, Fisch und Weizen, das Risiko einer
Fehlernährung für Mutter und Kind besteht. Lediglich einen exzessiven Genuss
dieser Nahrungsmittel sollten Mütter unterlassen. Wie in der Schwangerschaft
gilt auch in der Stillzeit: Erdnüsse vermeiden.
Anders sieht es aus, wenn das Kind erkrankt. Symptome eines atopischen
Ekzems wie Milchschorf treten erst nach dem zweiten Lebensmonat auf.
Zunächst sollte die Mutter weiter stillen. Denn neben Nahrungsmitteln können
zahlreiche andere Faktoren den Ausbruch beim Säugling verursacht haben. Ob
für die Mutter eine Diät sinnvoll ist, kann ein Allergie-Test beim Kind
klären. Werden Sensibilisierungen im Blut- und Provokationstest erkannt,
sollte die Mutter auf dieses Nahrungsmittel verzichten.
In einer kleinen Studie wurden 14 asymptomatische, ausschließlich
stillende Mütter, deren Säuglinge eine durch Tests gesicherte
Kuhmilch-Allergie hatten, mit zehn Müttern mit gesunden Säuglingen
verglichen. Nachdem alle Mütter eine Kuhmilch-Eliminationsdiät eingehalten
hatten und daraufhin in steigender Dosierung wieder Kuhmilch tranken,
zeigten die Kinder mit Kuhmilch-Allergie zunehmend Ekzeme.
Aber auch eine Eliminationsdiät der Mutter ist nicht immer erfolgreich.
Verläuft die Neurodermitis bei einem Säugling trotzdem weiterhin stark,
treten sogar Durchfälle und Erbrechen auf und ist bereits das Wachstum des
Kindes verzögert, kann das Abstillen von Vorteil sein.
Zu diesem Ergebnis kam eine finnische Studie mit 100 voll gestillten
Kindern mit schwerer Neurodermitis. Die Kinder erhielten danach eine
hypoallergene Säuglingsnahrung. Die atopische Dermatitis besserte sich
signifikant, und die Kinder legten im Wachstum wieder deutlich zu.
Schutz aus der Babyflasche
Wenn Mütter ihre Babys nicht stillen, sollten Risikokinder während der
ersten sechs Lebensmonate hypoallergene Säuglingsnahrung erhalten.
Unterschieden werden diese Formula-Nahrungen hinsichtlich der eingesetzten
Proteine: Es gibt Casein- und Molkehydrolysate sowie Nahrungen auf Soja- und
Rindercollagenbasis. Des weiteren spielt der Hydrolysierungsgrad des
Eiweißes eine Rolle. Durch die Hydrolysierung wird die allergene Potenz der
Proteine in unterschiedlichem Maß reduziert. Neben schwachen beziehungsweise
partiell hydrolysierten Formula (Teilhydrolysate) sind stark beziehungsweise
extensiv hydrolysierte Formula im Handel (Tabellen 2 und 3).
Tabelle 2: Hydrolysat-Säuglingsnahrungen auf dem deutschen Markt
Hydrolysierungsgrad
Ausgangsprotein
Präparatebeispiele, Hersteller
schwach/partiell
Molke
Humana HA, Humana
Milasan HA, Milasan
Beba HA, Aletemil HA, Aponti HA, Nestlé
Milumil HA, Nutricia-Milupa
mittelgradig
Molke
Molke-Casein
Hipp HA, Milupa
Aptamil HA, Nutricia-Milupa
stark/hochgradig
Molke
Casein
Alfaré, Nestlé
Pepti Junior, Nutricia-Milupa
Nutramigen, Pregestimil, Mead Johnson
Schwache Hydolysate schmecken weniger bitter als die stark hydrolysierten
Nahrungen. Einer Molkehydrolysat-Nahrung sind Bifiduskeime zugesetzt (Beba
HA® 2 probiotisch). Weiterhin
gibt es Nahrungen auf Aminosäurebasis (zum Beispiel Pregomin AS®,
Neocate® für Säuglinge,
Neocate Advance für Kinder zwischen 1 und 10 Jahren); sie sind nicht
allergen, weil sie kein Eiweiß enthalten.
Tabelle 3: Säuglingsnahrungen auf Sojabasis
Präparatebeispiele
Hersteller
Lactopriv
Töpfer
Milupa SOM
Pregomin (Soja, Schweinecollagen)
Milupa
Multival Plus
Abbott
Humana SL
Humana
ProSobee
Mead Johnson
Sojagen Plus
Granovita
Wichtig zu wissen: Säuglingsnahrungen sind Diätetika. Das heißt, der
Hersteller kann jederzeit die Zusammensetzung seines Produktes unter
gleichem Namen ändern, so lange er die Vorschriften für ein Diätetikum
einhält.
Bisher gilt die Regel: Schwache Hydrolysate erhalten alle nicht
gestillten Risikokinder zur Vorbeugung und erkrankte Kinder ohne
nachgewiesene Kuhmilcheiweiß-Allergie; wird bei ihnen eine
Kuhmilcheiweiß-Allergie diagnostiziert, benötigen sie ein starkes Hydrolysat,
eine Säuglingsnahrung auf Aminosäuren- oder Soja-Basis. Das
Forschungsinstitut für Kinderernährung, Dortmund, empfiehlt allerdings,
Hydrolysate den Soja-Nahrungen vorzuziehen, weil etwa 25 Prozent der
Säuglinge mit einer Kuhmilchallergie nach einiger Zeit auch auf Sojaeiweiß
allergisch reagieren.
Prävention mit Hydrolysaten?
Der prophylaktische Wert von partiell hydrolysierten Formula bei
atopischer Disposition ist noch unsicher. Weitere Aufklärung sollen mehrere
laufende Studien bringen, unter anderem die German Infant Nutritional
Interventions Study, kurz GINI-Studie, die an 2252 Säuglingen durchgeführt
wird. Sie vergleicht drei unterschiedliche hypoallergene Säuglingsnahrungen
mit normaler Kuhmilchnahrung. Zur Zeit liegt das Ein-Jahres-Ergebnis vor.
Bevor allerdings Empfehlungen gegeben werden können, ist das
Drei-Jahres-Ergebnis abzuwarten. Es erfasst auch spätere Manifestationen
sowie kindliches Asthma.
Nach dem vorläufigen Ergebnis hatte neben der Nahrung auch die Vererbung
einen entscheidenden Einfluss. Gab es bei den Eltern oder Geschwistern zwar
allergische Erkrankungen, aber keinen Neurodermitisfall, konnten alle drei
hypoallergenen Nahrungen bei den Babys das relative Risiko einer atopischen
Dermatitis um 45 bis 58 Prozent im Vergleich zu Kuhmilchformula senken.
Hatte allerdings ein Familienmitglied ersten Grades eine atopische
Dermatitis, konnte nur ein starkes Caseinhydrolysat das Neurodermitis-Risiko
um über die Hälfte reduzieren; ein schwaches und ein starkes Molkehydrolysat
schützten deutlich weniger.
Der erste Brei nach Plan
Ab dem sechsten Lebensmonat muss das Baby Beikost bekommen, weil sein
Nährstoffbedarf steigt. Am besten gehen die Eltern stufenweise vor und
bieten pro Woche immer nur ein Nahrungsmittel mehr an. Während der Woche
wird die Haut des Kindes beobachtet, ob eine Reaktion auf das Nahrungsmittel
oder ein Ekzemschub auftreten. Die Eltern sollten wissen, dass Kinder keine
Vielfalt brauchen. Das Immunsystem soll besser nach und nach lernen, sich
mit Fremdstoffen auseinander zusetzen.
Einige Nahrungsmittel zeichnen sich durch eine meist gute Verträglichkeit
aus. In welcher Reihenfolge sie zugefüttert werden können, beschreibt die
Grafik. Der Plan wurde für Kinder mit atopischem Ekzem entwickelt; es können
aber auch Risikokinder ohne manifeste Allergie vorbeugend danach ernährt
werden. Es fällt auf, dass Frühkarotte nicht als erstes Gemüse empfohlen
wird. Obwohl Allergien gegen Karotten ohne gleichzeitige Pollenallergie im
Säuglingsalter extrem selten sind, raten einige Allergologen, damit bis zum
9. Lebensmonat zu warten.
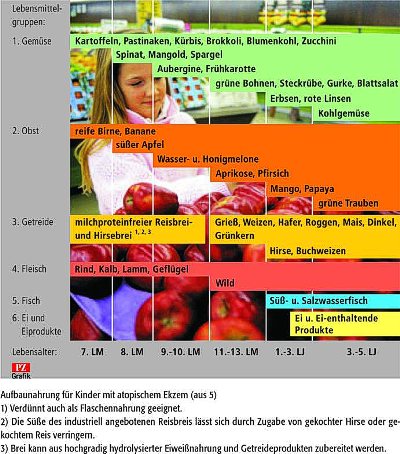
Bei Getreidebreien sollten Eltern zuerst nur auf Reis- oder Hirsebrei
zurückgreifen, der ohne Kuhmilchprotein zubereitet wird. Eine Alternative
ist ein Brei aus Reis und Johannisbrotkeimen (Sinlac®),
der weder Soja noch Kuhmilch enthält und gut schmeckt. Erst im 11. Monat
werden Weizen, Hafer, Roggen und andere Getreide in die Ernährung
eingeführt.
Gänzlich verzichten sollten erkrankte Kinder im ersten Lebensjahr auf
wenige hochallergene Nahrungsmittel. Im Klartext: Erst ab ein bis drei
Jahren erhalten sie Eier, Fisch, Nüsse, Schokolade, Erbsen, Kohlgemüse und
Trauben. Manche Allergologen empfehlen Müttern, die nach dem sechsten Monat
nicht mehr stillen wollen, statt Kuhmilch im gesamten ersten Lebensjahr die
schwachen Hydrolysat- beziehungsweise Soja-Nahrungen zu geben.
Wird Tiefkühlgemüse verwendet, sollte es frei von Zusätzen wie Gewürzen,
Sahne, Butter oder anderen Milchbestandteilen sein. Bei Fertiggläschen ist
die Zutatenliste zu prüfen, denn viele Gläschen enthalten Gemüsemischungen.
Als Öle und Fette können milcheiweißfreie Margarine, Distel-, Sonnenblumen-,
Maiskeim- und Rapsöl verwendet werden.
Fencheltee wird meist vertragen
Kleinkinder können problemlos stilles oder kohlensäurearmes Mineralwasser
sowie ungesüßten Tee trinken. Neue Teesorten testen die Eltern am besten
auch unter Beobachtung der Haut. Es empfehlen sich Malven-, Lindenblüten-,
Stiefmütterchen- und Früchtetee, wenn die darin enthaltenen Früchte bereits
in die Ernährung eingeführt und gut vertragen wurden. Ob bestimmte
Heilpflanzentees mit Kamille, Fenchel oder Anis einen Einfluss auf die
Allergieentstehung im Kindesalter haben, wurde bisher nicht systematisch
untersucht.
Aus Beobachtungsstudien an Neugeborenen schließt man, dass der Einfluss
von Tees – sollte es ihn überhaupt geben – extrem gering sein muss. Das im
ätherischen Öl von Fenchel enthaltene Trans-Anethol kann zwar in Reinform
oder als Fenchelöl bei direktem Hautkontakt zu Irritationen führen. Beim
Überbrühen von Fenchelsamen geht allerdings kaum Anethol in die Teelösung
über, so dass die Allergenität von Fencheltee gering sein dürfte. Dazu
kommt, dass Allergien auf Fencheltee und -gemüse meist auf Kreuzallergien
mit Pollen oder Karotte beruhen; solche Sensibilisierungen sind im
Säuglingsalter aber sehr selten. Manche Autoren behaupten allerdings, dass
Teesorten wie Fenchel, Kümmel und Anis die Resorption von Allergenen über
die Darmmucosa verstärken könnten.
Frucht- und Gemüsesäfte können gegeben werden, wenn das Obst oder Gemüse
beim wöchentlichen Zufüttern gut vertragen wurde. Um die Übersichtlichkeit
zu wahren, geben die Eltern am besten keine Multivitamin- oder gemischten
Gemüsesäfte. Etwas Vorsicht ist geboten bei sehr säurereiche Lebensmitteln
wie Zitrusfrüchten, Kiwi, Ananas, Erdbeeren, unreifen Früchten und stark
gewürzten Speisen; in großen Mengen scheinen sie manchmal Juckreiz
auszulösen.
Pauschale Diäten sinnlos
Beim schrittweisen Einführen von Nahrungsmitteln kommt eventuell gar kein
Verdacht auf, dass ein Nahrungsmittel das atopische Ekzem beeinflusst.
Häufig prüfen Kinderärzte oder Allergologen zusätzlich mit einem Bluttest
(RAST- oder CAP-Test), ob überhaupt Sensibilisierungen vorliegen. Fällt auch
dieser Test negativ aus, sollten die Eltern das Kind mit einer vollwertigen
Ernährung versorgen. Die Deutsche Gesellschaft für Ernährung und die
Gesellschaft für Kindheilkunde und Jugendmedizin geben dafür Richtlinien und
Stellungnahmen heraus.
Sinnlos ist es dagegen, vorbeugend alle möglichen Nahrungsmittel
auszuschließen. Pauschale Diäten führen zu unnötigem Stress und Leidensdruck
für das Kind. Es wird unter Umständen durch die strikte Diät zum Außenseiter
im Kindergarten, in der Schule und auf Kinderfesten. Außerdem besteht die
Gefahr einer Mangelernährung, wenn wichtige Nahrungsmittel wie Kuhmilch ohne
gleichwertigen Ersatz gestrichen werden. Diäten, die Zucker, Schweinefleisch
oder generell tierisches Eiweiß verbieten, entbehren einer
wissenschaftlichen Grundlage.
Tagebuch bringt Aufklärung
Bei 20 bis 30 Prozent der Kinder mit einem schweren bis mittelschwerem
Ekzem triggern Nahrungsmittel das atopische Ekzem. Ihren Höhepunkt haben die
Nahrungsmittelallergien im zweiten Lebensjahr und sind am häufigsten gegen
Grundnahrungsmittel gerichtet wie Kuhmilch, Hühnereiweiß und Weizen, aber
auch gegen Erdnüsse, Nüsse und Soja. Üblicherweise beschränkt sich die
Allergie auf ein bis zwei Nahrungsmittel, nur in 10 Prozent der Fälle auf
mehr.
Was Eltern wissen müssen: Die Ernährung und Nahrungsmittelallergien sind
nicht die einzigen Faktoren, die das atopische Ekzem beeinflussen, und eine
Diät ist immer nur eine Maßnahme von vielen anderen.
Es ist auch nicht ratsam, eine Diät nur auf Grund eines Bluttests (RAST-
oder CAP-Test) oder Hauttests (Prick-, Intrakutan-) zu beginnen, weil
positive Reaktionen in 25 bis 35 Prozent der Fälle keine klinische Relevanz
besitzen. Insbesondere beim Prick-Test sind kommerzielle Allergenlösungen
öfter unzuverlässig, und die Testung mit frischen nativen Nahrungsmitteln (Prick-to-prick-Test)
zeigt bei Neurodermitikern in bis zu 65 Prozent falsch positive Reaktionen.
Haben die Eltern den Verdacht, dass ein Nahrungsmittel den Hautzustand
verschlechtert, sollten sie zunächst ein Symptom- und Ernährungstagebuch
über mindestens einen Monat führen. Darin notieren sie die Menge, den
Zeitpunkt der Lebensmittelaufnahme sowie das Auftreten von Symptomen. Bei
Fertigprodukten sind die Bezeichnung des Produkts, der Hersteller, das
Herstellungsdatum und die Chargennummer aufzuschreiben und gegebenenfalls
die Verpackung mit der Zutatenliste aufzubewahren. Das Tagebuch hilft dem
Arzt bei der Diagnosestellung.
Ernährungsmaßnahmen sollten erst ergriffen werden, wenn die Allergie
eindeutig durch die Anamnese belegt und am besten durch einen oralen,
kontrollierten Provokationstest nachgewiesen wurde. Wie im Einzelnen dabei
vorgegangen wird, hat die Deutsche Gesellschaft für Allergologie und
Klinische Immunologie in einem Positionspapier der AG Nahrungsmittelallergie
zusammengefasst.
Beispiel: Bei einem placebokontrollierten Provokationstest muss der
Patient das verdächtige Nahrungsmittel bis zu vier Wochen lang meiden. In
dieser Zeit muss sich das Hautbild bessern. Geht das Ekzem tatsächlich
zurück, wird der Patient im Anschluss mit dem Nahrungsmittel provoziert. Das
Allergen ist dazu in einer Trinklösung oder einem Brei farblich und
geschmacklich versteckt und von Placebo nicht zu unterscheiden. Bei einer
positiven Reaktion ist beim Neurodermitiker 30 bis 60 Minuten nach der
Provokation mit Juckreiz oder einem Ekzemschub zu rechnen; es können aber
auch Spätreaktionen nach sechs bis 24 Stunden auftreten.
Allergie auf Milch und Ei
Bei einer nachgewiesenen Kuhmilchallergie erhalten Säuglinge starke
Hydrolysat-, Soja- oder Aminosäure-Nahrungen. Mit Beginn des Zufütterns
müssen sie alle Produkte meiden, die aus Milch hergestellt wurden, also
Butter, Sahne, Joghurt, Buttermilch, Kefir, Quark und Käse. Ebenso müssen
die Eltern die Zutatenlisten von Fertigprodukten prüfen, ob Milchpulver,
Molke, Molkepulver, Milcheiweiß, Milchzucker, Casein oder Lactalbumin darin
vorkommen. Milcheiweiß kann auch Margarine, Brot und Würsten zugesetzt sein.
Ein Teil der Allergiker verträgt Milchzucker, Butter, eventuell auch
Crème fraîche, Sahne und kleine Mengen an Kuhmilch und Milchprodukten.
Kinder im Wachstum benötigen ausreichend Calcium; es muss durch
calciumreiche Mineralwässer, Gemüse wie Grünkohl, Spinat, Fenchel, Brokkoli
und Hülsenfrüchte, angereicherte Fruchtsäfte, Sojadrinks und eventuell
Supplemente ergänzt werden. Zusätzlich sollten durch Fisch, Fleisch und Eier
ausreichend tierisches Eiweiß, Vitamin B2 und D zugeführt werden.
Getreidebreie können die Eltern mit starken Hydrolysat- oder
Soja-Nahrungen zubereiten. Dabei empfiehlt es sich, die Getreideflocken mit
Wasser aufzukochen und nach dem Abkühlen auf 60 °C das Pulver der
Hydrolysat-Nahrung unterzurühren. Mandel-, Reis-, Hafer- und Kokosmilch
können zwar küchentechnisch eingesetzt werden, sie liefern aber zu wenig
Calcium. Milch anderer Tierarten wie Ziege, Schaf und Stute vertragen einige
Kuhmilchallergiker; es können aber Kreuzallergien auftreten, was individuell
zu prüfen ist.
Mit Hydrolysat-Nahrungen kann man auch Kakao, „Milch“-Mix-Getränke,
Pudding, Milchreis, Müsli, Kartoffelpüree, Soßen oder einen Guss für
Aufläufe herstellen.
Manchmal richten sich die Allergien nur gegen das hitzelabile
Molkeprotein. In diesem Fall kann der Allergiker die Milch abgekocht
trinken. Dazu muss sie etwa zehn Minuten bei 100 °C ins Wasserbad. Oft
vertragen die Betroffenen auch Käse und Joghurt, weil der
Herstellungsprozess die Allergene verändert.
Ei in jeder Form meiden
Hühnerei-Allergene kommen sowohl im rohen als auch im erhitzten Ei vor.
Bei Hühnerei-Allergie müssen alle Produkte gemieden werden, die Ei
enthalten, zum Beispiel Brot, Brötchen, Kuchen, Teigwaren,
Kartoffelzubereitungen, Panaden, Eis und Süßwaren. Fertigprodukte mit
folgenden Zutaten weisen auf einen Ei-Zusatz hin: Protein, Fremdprotein,
Ovoprotein, Stabilisator, Emulgator und Lecithin. Lecithin kann auch aus
Pflanzen gewonnen sein.
Zum Kochen und Backen gibt es Ei-Ersatzpulver (SHS statt Ei®;
ohne Ei und Soja hergestellt, allerdings nicht für Allergiker konzipiert).
Nicht empfohlen werden dürfen Ei-Ersatzpulver auf Hühnereibasis zum
Cholesterol-senken wie becel dotterfrei®.
Beim Backen ersetzen zum Beispiel pürierte Banane oder Nussmus ein Ei. Auch
können pro Ei ein Esslöffel Sojamehl, ein Teelöffel Johannisbrotkernmehl
oder ein halber Esslöffel Pfeilwurzelstärke mit je drei Esslöffel Wasser
angesetzt werden. Hackfleisch lässt sich mit Quark oder roher Kartoffel
lockern.
Wer Ei vom Speiseplan streicht, muss aus ernährungswissenschaftlicher
Sicht nicht für Ersatz sorgen, wenn er sich ansonsten abwechslungsreich mit
Fleisch, Milch, Käse, Gemüse und Getreideprodukten ernährt.
Weizen und Soja sind schwer zu umgehen
Weizenallergiker haben es schwer, denn auf Weizen zu verzichten, bedeutet
eine erhebliche Einschränkung. Weizenmehl und -flocken finden sich in vielen
Brotsorten und Backwaren, aber auch in Puddingpulver, Panaden, Müsli,
Pfannkuchen, Kartoffelpuffern, Mehlschwitzen, angedickten Saucen und
Würsten. Bei Fertigprodukten können Hinweise auf einen Weizenzusatz sein:
Hartweizen, Vollkorn, Bindemittel, Stärke, Semmelmehl, Paniermehl, Malz und
Vitalkleber. Auch Medikamente und Dragees können Weizenstärke beinhalten.
Alternativ müssen die Allergiker auf Roggen, Hafer, Gerste, Reis, Mais,
Hirse, Buchweizen oder reine Stärkeprodukte umsteigen. Kreuzallergien sind
allerdings möglich. Die Urweizenform Dinkel und unreifer Dinkel, so
genannter Grünkern, werden von einigen Weizenallergikern vertragen, was
zuvor der Arzt per Provokation austesten sollte. Achtung: Glutenfreie
Backwaren sind nicht automatisch weizenfrei!
Bei Soja-Allergien müssen Betroffene nicht nur auf offensichtlich
Soja-haltige Produkte verzichten wie Sojadrinks, -saucen, -pasten, -fleisch,
-sprossen und Tofu. Vor allem isoliertes Sojaeiweiß findet in der
Lebensmittelindustrie breite Anwendung. Es wird Backwaren,
Frühstückscerealien wie Cornflakes, Fleischwaren, Würsten, Schokolade,
Süßwaren und Molkereiprodukten wie Milchfertiggetränken zugesetzt.
Bei verpackten Lebensmitteln muss die Zutatenliste genau geprüft werden.
Hinweise können sein: Backmittel, pflanzliches Eiweiß, pflanzliches Fett,
Bindemittel, Stabilisator, Emulgator und Lecithin. Raffiniertes Sojaöl wird
in der Regel vertragen. Am besten greifen Allergiker auf unverarbeitete
Nahrungsmittel zurück und meiden Fertigprodukte. Bei Brot und Wurst ist der
Hersteller zu fragen.
Gute Aussichten für Kinder
Nahrungsmittelallergien im Säuglings- und Kleinkindalter haben eine gute
Prognose: Die Sensibilisierungen klingen häufig mit zunehmendem Alter ab.
Vor allem Kuhmilch vertragen 90 Prozent der Betroffenen im Alter von drei
Jahren wieder; Soja-Allergien sind in der Regel bei 90 Prozent und
Hühnereiweiß-Allergien bei der Hälfte der Kinder mit fünf Jahren
abgeklungen.
Damit sind bei der Einschulung 60 bis 80 Prozent der
Nahrungsmittelallergien verschwunden. Aus diesem Grund prüfen die meisten
Allergologen beim Kind alle ein bis zwei Jahre erneut durch
Provokationstests, ob eine Allergie für das Ekzem noch relevant ist, vor
allem dann, wenn die Hauterscheinungen bei älteren Kindern zurückgehen.
Sensibilisierungen auf Fisch, Schalentiere, Erdnüsse und Nüsse bestehen
meist lebenslang.
Jugendliche oder Erwachsene mit atopischem Ekzem benötigen wesentlich
seltener eine Ernährungsberatung. Nur 2 bis 3 bis maximal 10 Prozent
reagieren noch auf Nahrungsmittel.
Mit zunehmendem Alter verändern sich die Allergene, die das Ekzem
triggern. Milch und Hühnerei-Allergien treten kaum noch auf, während
Reaktionen auf frische Früchte, Gewürze, rohes Gemüse, Nüsse, Fisch und
Schalentiere zunehmen. Diese sind häufig mit Pollenallergien assoziiert.
Zwischen den Pollen von Birke, Erle, Hasel, Beifuß, Gräsern und Getreide und
bestimmten Nahrungsmitteln bestehen Kreuzallergien (Tabelle 4). Oft
beobachten die Atopiker während der Pollenflugzeit eine verstärkte
Belastung.
Tabelle 4: Pollenassoziierte Nahrungsmittelallergien (modifiziert nach
8)
Kreuzreaktion zwischen
häufige Allergene
seltene Allergene
Birke
Haselnuss
Apfel, Pfirsich, Nektarine,
Zwetschge, Kirsche, Aprikose, Birne, Mirabelle
Mandel, Paranuss, Walnuss
Birke/Beifuß
Sellerie, Karotte, Paprika, Tomate,
(rohe) Kartoffel
Anis, Kümmel, Fenchel, Kamille, Pfefferminze
Petersilie, Dill, Koriander, Estragon, Basilikum, Majoran, Oregano,
Thymian
Kiwi, Litchi, Mango, Avocado
Artischocke, Sonnenblume, Löwenzahn,
Aubergine
Salbei, Zitronenmelisse
Liebstöckel, Chilipfeffer/Cayenne, Rosmarin
Beifuß
Pfeffer
Ingwer, Kardamon, Muskatnuss
Melone,
Kürbis, Gurke, Zucchini
Gräser/Getreide
(roher) Weizen, (roher) Roggen, Erbse,
Linse, Erdnuss, Soja, (rohe) Kartoffel, Tomate
Probleme mit Rohkost
Auch bei der pollenassoziierten Nahrungsmittelallergie sollten
diagnostische Tests einer Ernährungsumstellung vorausgehen. Meist treten die
Beschwerden nur bei rohem Obst, Gemüse oder Getreide wie Frischkornbrei auf,
weil die Allergene hitzelabil sind. Somit vertragen Allergiker unter
Umständen gedünstetes, gebackenes, eingemachtes oder eingedostes Obst,
Gemüse oder Getreide. Hilfreich ist es, rohe Früchte zu schälen.
Viele Kräuter, Gewürze, Haselnuss, Erdnuss und Soja verlieren dagegen
durch Erhitzen nicht an Allergenität. Probleme bereiten vor allem in
Lebensmitteln versteckte Allergene wie Soja, Erdnuss, Sellerie und Gewürze.
Deshalb tun sich Allergiker vor allem mit Fertiggerichten und -produkten
schwer, weil deren Zutatenlisten nicht alle Allergene angibt (siehe Kasten).
Birken- und Beifuß-Allergiker vertragen manche Tees nicht, zum Beispiel
Anis, Fenchel, Kümmel, Kamille und Pfefferminze. Selten vertragen Allergiker
auch Früchtetees nicht. Alternativen dazu können Malven-, Hibiskus- und
Stiefmütterchentee sein.
Lücken und Tücken der Kennzeichnungsverordnung
Allergiker haben es schwer, Allergene in Fertigprodukten aufzuspüren,
denn nicht alle Zutaten erscheinen auf den Zutatenlisten. Zum Beispiel
müssen Fertigprodukte, die zusammengesetzte Zutaten enthalten, nicht
vollständig deklariert sein, sofern die zusammengesetzte Zutat zu weniger
als 25 Prozent darin enthalten ist. Ein Beispiel: Ei in Eiernudeln in einer
Hühnersuppe muss nicht deklariert werden, ebenso nicht milchhaltige
Würstchen in einem Eintopf. Der Schokolade dürfen nach Kakaoverordnung bis
zu 5 Prozent Kuhmilch, Ei oder Nüsse ohne Deklaration zugesetzt sein.
Hühnereiweiß wird in der Lebensmittelindustrie oft zum Klären von
Flüssigkeiten wie Brühe, Aspik, Fruchtsäfte und Wein verwendet, aber nicht
deklariert.
Pseudoallergien auf Lebensmittelzusatzstoffe wie Farbstoffe,
Konservierungsmittel, Süßstoffe, Geschmacksverstärker und Antioxidantien
oder natürliche Stoffe wie Salicylsäure, biogene Amine und Aromastoffe haben
generell eine untergeordnete Bedeutung beim atopischen Ekzem. Sie betreffen
nur etwa ein Prozent der Neurodermitiker. Ihre Diagnose ist schwierig; oft
fallen sie nur durch die Anamnese auf.
Schluck für Schluck
Bisher gibt es lediglich Einzelfall- und Erfahrungsberichte zur oralen
Hyposensibilisierung; kontrollierte Studien fehlen. So gelang es, Erwachsene
mit steigenden Mengen an Kuhmilch zu hyposensibilisieren. Erfolge wurde auch
mit Hühnereiweiß und -eigelb, Sellerie-, Karotten- und Petersilienextrakt
erzielt. Die Behandlung sollte nur in spezialisierten Zentren und im Rahmen
wissenschaftlicher Programme vorgenommen werden. Die Patienten müssen im
Anschluss täglich eine Erhaltungsdosis einnehmen.
Wer mit einer Nahrungsmittelallergie leben muss, hat vor allem im
Restaurant ein Problem. Allergiker mit milder Symptomatik können H1-Antagonisten
der zweiten Generation wie Cetirizin, Desloratadin, Fexofenadin,
Levocetirizin, Loratadin und Mizolastin prophylaktisch einnehmen, die die
Beschwerden abschwächen. Sie werden auch zur Dauermedikation
eingesetzt. Außerdem bietet der Mastzellenstabilisator Cromoglicinsäure -
vor den Mahlzeiten eingenommen - bei leichten Beschwerden einen gewissen
Schutz.
Zusammenfassend ist zu sagen: Eltern erkrankter Kinder oder Betroffene
selbst sollten ohne ärztliche Diagnostik keine vorbeugenden oder pauschalen
Diäten einhalten. Bestätigt ein Test den Einfluss eines Nahrungsmittels auf
das Ekzem, müssen Betroffene individuell reagieren. Bei Kindern verlieren
sich die meisten Nahrungsmittelallergien im Laufe weniger Jahre.
Literatur
- Ärzte-Zeitung, Schwangere sollten keine Erdnüsse knabbern. 02. Juli
1998.
- Ahlheim, C., Stillen fördert Neurodermitis. Pharm. Ztg. 146, Nr. 35
(2000) 73.
- Alexy, U., Kersting, M., Empfehlungen für die Ernährung von
allergiegefährdeten Säuglingen. Pädiat. prax. 57 (1999/2000) 431 - 444.
- Arzneimittelbrief. Verhindern Probiotika Allergien? 6 (2001) 44 - 45.
- Behr-Völtzer, C., et al., Diät bei Nahrungsmittelallergien und
-intoleranzen. Urban & Vogel 2002.
- Berdel, D., Verabreichung von Kräutertees im Säuglingsalter? Pädiat.
prax. 54 (1998) 140.
- Biesalski, H. K., Ernährungsmedizin. Thieme Verlag Stuttgart 1999, S.
468 - 479 und 488 - 489.
- Ehlers, I., et al., Diätetik in der Allergologie. Allergologie 11
(2000) 511 - 580.
- Fath, R., An der Empfehlung, möglichst lange zu stillen, sollte sich
nichts ändern. Ärzte-Zeitung 117 (1999) 3.
- Forschungsinstitut für Kinderernährung, Empfehlungen für die Ernährung
bei Kuhmilcheiweißallergie. 1994.
- Forschungsinstitut für Kinderernährung, Empfehlungen für die Ernährung
von allergiegefährdeten Säuglingen. 1998.
- Höger, P., Patienten mit atopischem Ekzme benötigen kombinierte
Behandlung. Forschung und Praxis 316 (2001) 8 - 11.
- Isolauri, E., et al., Breat-feeding of allergic infants. J. Pediatr.
134 (1999) 27 - 32.
- Järvinen, K. M., et al., Cow’s milk challenge trough human milk evokes
immune responses in infants with cow’s milk allergy. J. Pediatr. 135
(1999) 506 - 512.
- Kasper, H., Ernährungsmedizin und Diätetik. Urban & Fischer 2000, S.
403 - 405.
- Kornbrust, A., Prävention von Allergien muss bereits nach der Geburt
beginnen. Ärzte-Zeitung 100 (2000) 11.
- Mygind, N., et al., Allergologie. Blackwell Wissenschafts-Verlag 1998,
S. 129 - 151.
- Brunner, U., et al., Neurodermitis-Diät nicht ohne geeignete
Diagnostik. Pharm. Ztg. 147, Nr. 27 (2002) 26 - 28.
- pina news 3, Erste Ergebnisse der GINI-Studie (2001) 1 - 2.
- Paul, E., Mechlin, A., Nahrungsmittel-Allergie – die Diagnostik ist
meist mühsam. Forschung und Praxis 316 (2001) 16 - 18.
- Ring, J., Neurodermitis. Expertise zur gesundheitlichen Versorgung bei
Kindern mit atopischem Ekzem. ecomed 1998.
- Rivas, M. F., et al., Peels of rosaceae fruits have higher
allergenicity than pulps. Clin. Exp. Allergy 29 (1999) 1239 - 1247.
- Swartz, J., Lebensstil und Allergieprävention. Der Merkurstab,
Sonderheft IV (2002) 6 - 13.
- Wahn, U., Inhaltsstoffe in Kindertees – Einfluss auf die
Atopieentstehung? pädiat. prax. 60 (2001/2002) 524.
- Wienken, E., Neurodermitis – durch Ernährung beeinflussbar?
Ernährungs-Umschau 12 (1993) 496 - 498.
- Wolf, E., Ob spezielle Babynahrung Allergien verhindert, entscheiden
die Gene. Pharm. Ztg. 147, Nr. 23 (2002) 28 - 49.
- Wüthrich, B., Schmid-Grendelmeier, P., Nahrungsmittelallergien.
Internist 36 (1995) 1052 - 1062.
- www.pina-infoline.de
Die Autorin
Tanja Schweig studierte in Bonn Pharmazie. Nach ihrer Approbation 1991
arbeitete sie in öffentlichen Apotheken. 1993 volontierte sie beim
Govi-Verlag im Bereich Publikumsmedien und war danach als Redakteurin in der
Redaktion Neue Apotheken Illustrierte/Gesundheit tätig. Für den Govi-Verlag
verfasste sie Ratgeber zu den Themen Neurodermitis, Abnehmen und Nährwerte.
Seit Juli 1998 schreibt sie als freie Journalistin. Sie ist freie
Mitarbeiterin der PZ-Beilage PTA-Forum.
Anschrift der Verfasserin:
Tanja Schweig
An der Kirche 44
52477 Alsdorf
tschweig@t-online.de

© 2002 GOVI-Verlag
E-Mail: redaktion@govi.de



