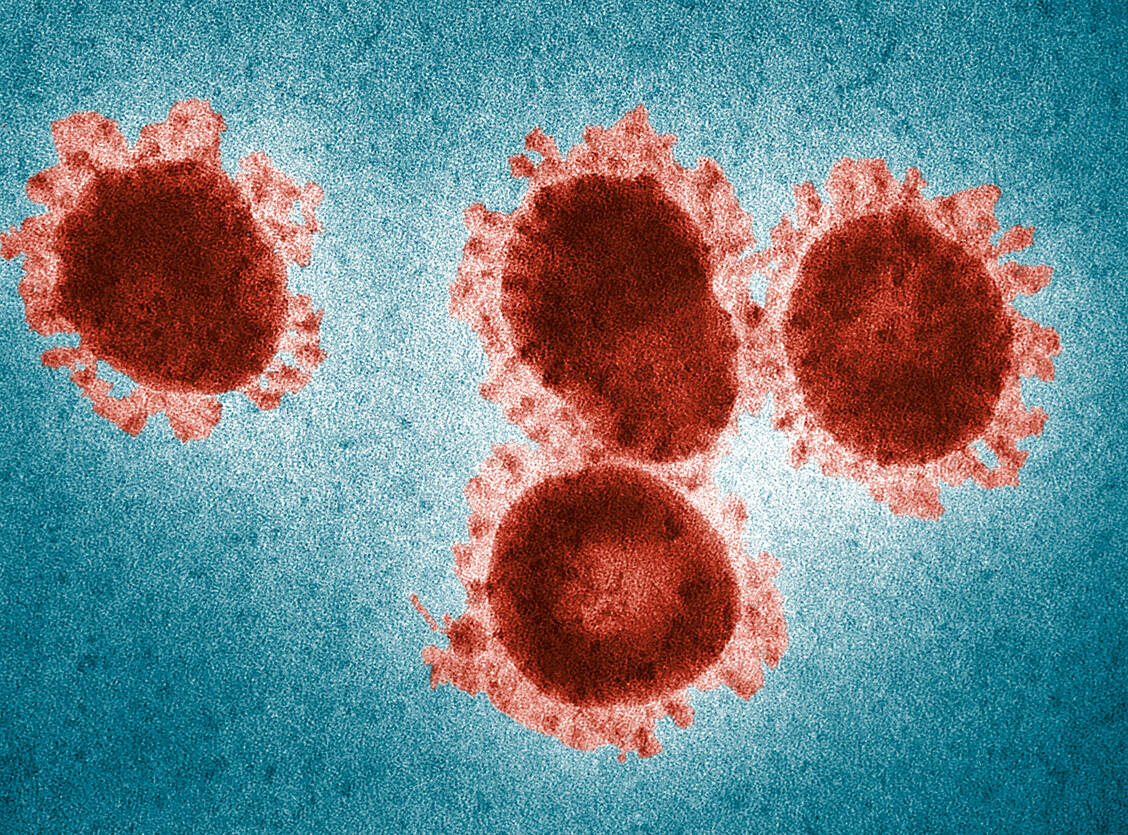
Wo genau das SARS-CoV-2-Virus herkomme, müsse in China vor Ort erforscht werden und könne Monate dauern. Vielleicht werde man es nie herausfinden, weil der Markt, der als Ausgangspunkt des Ausbruchs vermutet wird, mittlerweile geschlossen ist. »Ich denke, dass es sehr gut sein kann, dass es nicht in China auf diesem Markt wirklich losgegangen ist, sondern dass es sich vielleicht dort erstmalig verbreitet hat, weil sich dort viele Menschen getroffen haben. Vielleicht ist es auf diesem Markt eingeschleppt worden und der eigentliche Ursprung liegt ganz woanders. Es kann gut sein, dass sich das Virus in einem anderen Winkel dieses Riesenlandes das erste Mal an den Menschen angenähert hat und auch anfangs angepasst hat.« Darauf deute die schnelle Geschwindigkeit hin, mit der sich das Virus schon gleich zu Anfang des Ausbruchs verbreitete. Die Verschwörungstheorien, die dazu im Internet kursierten, seien »alle Unsinn«, so Drosten. »Ich denke, es ist einfach so, dass dieses Virus schon ein bisschen mehr Anlauf hatte, als wir denken.«