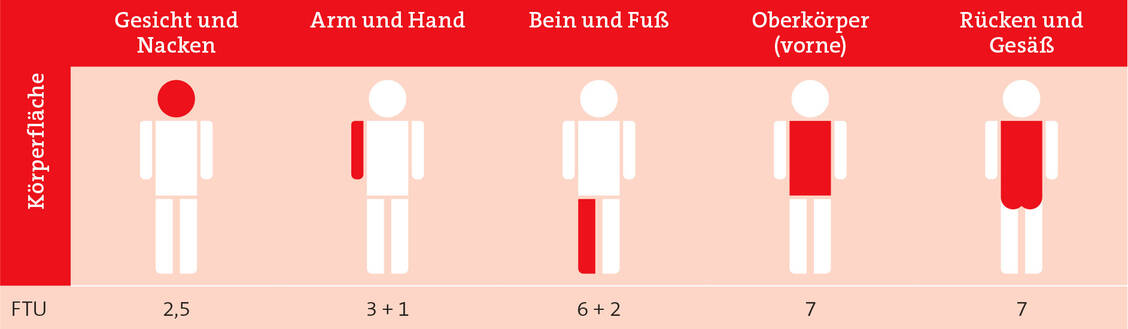
»Die Basispflege gehört grundsätzlich als gutes Fundament zu einer Therapie dazu und ist der am einfachsten zugängliche und kontrollierbare Weg, eine Hauterkrankung zu beeinflussen«, informiert Dermatologin Stephan. Am besten versorgen Patientinnen zweimal täglich ihre Haut mit den gewohnten Pflegepräparaten – und das auch in schubfreien Intervallen oder während einer eventuellen Systemtherapie. Diese als »Emollients plus« bezeichneten Basistherapeutika sollten immer fettend, hydratisierend und filmbildend sein.
Als Lipidkomponente empfehlen sich Phospholipide, Ceramide oder Ceramid-Derivate, etwa aus Jojoba-, Weizenkeim-, Traubenkern- oder Nachtkerzensamenöl. Sie stärken den Wiederaufbau der epidermalen Hautbarriere. Ceramide fungieren überdies als interzelluläre Kittsubstanzen. Falls nötig, sind sie an die erhöhte Talgproduktion anzupassen. Zusätzlich sollten die Zubereitungen eine gute Portion an Feuchthaltefaktoren enthalten, allen voran Harnstoff, Milchsäure, Glycerol, Pyrrolidoncarbonsäure oder Hyaluronsäure, um die Restfeuchte an epidermalem Wasser in der Haut zurückzuhalten und zu erhöhen. »Eine gute Pflege der Haut wirkt sich auch positiv auf die Milderung von Schwangerschaftsstreifen aus«, stellt die Dermatologin in Aussicht.