Schon seit einiger Zeit werden auch Biologika bei SLE eingesetzt. Allerdings gab es in den vergangenen Jahren keine weiteren Neuentwicklungen in dieser Indikation. Das Studienprogramm mit dem bekannten Antikörper Ustekinumab wurde aufgrund mangelnder Wirksamkeit bei Lupus erythematodes eingestellt. Daher ist es sehr erfreulich, dass es nun ein neuer Antikörper zur Zulassung geschafft hat.
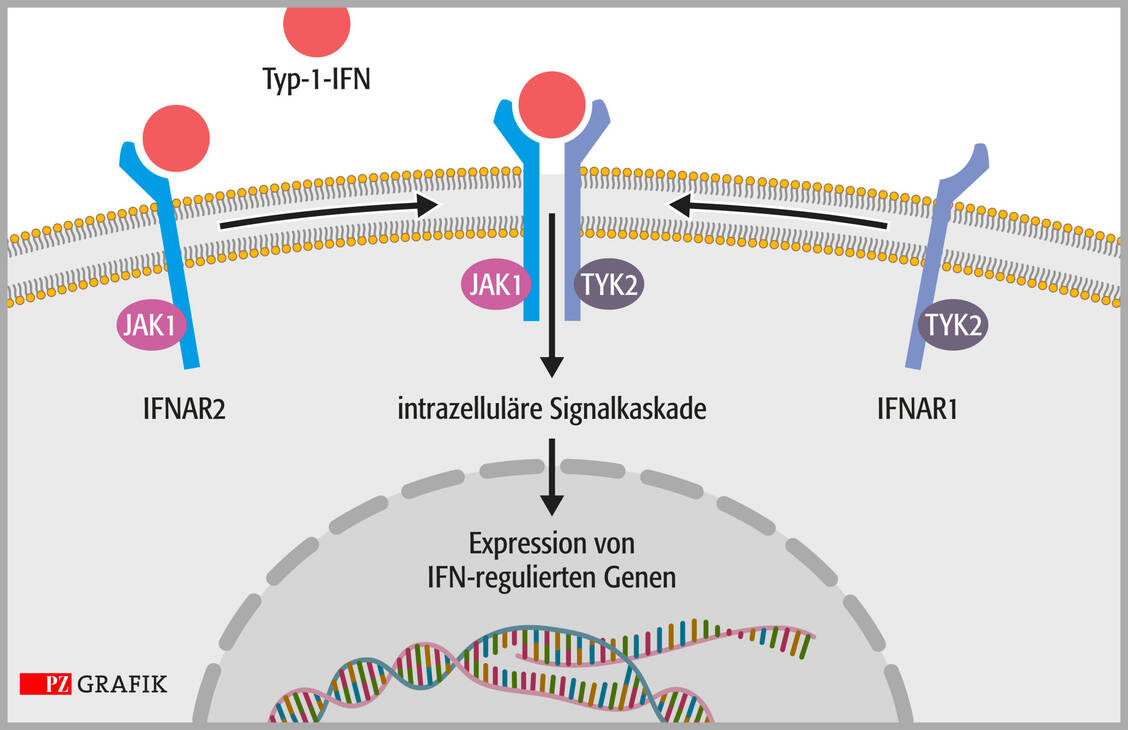
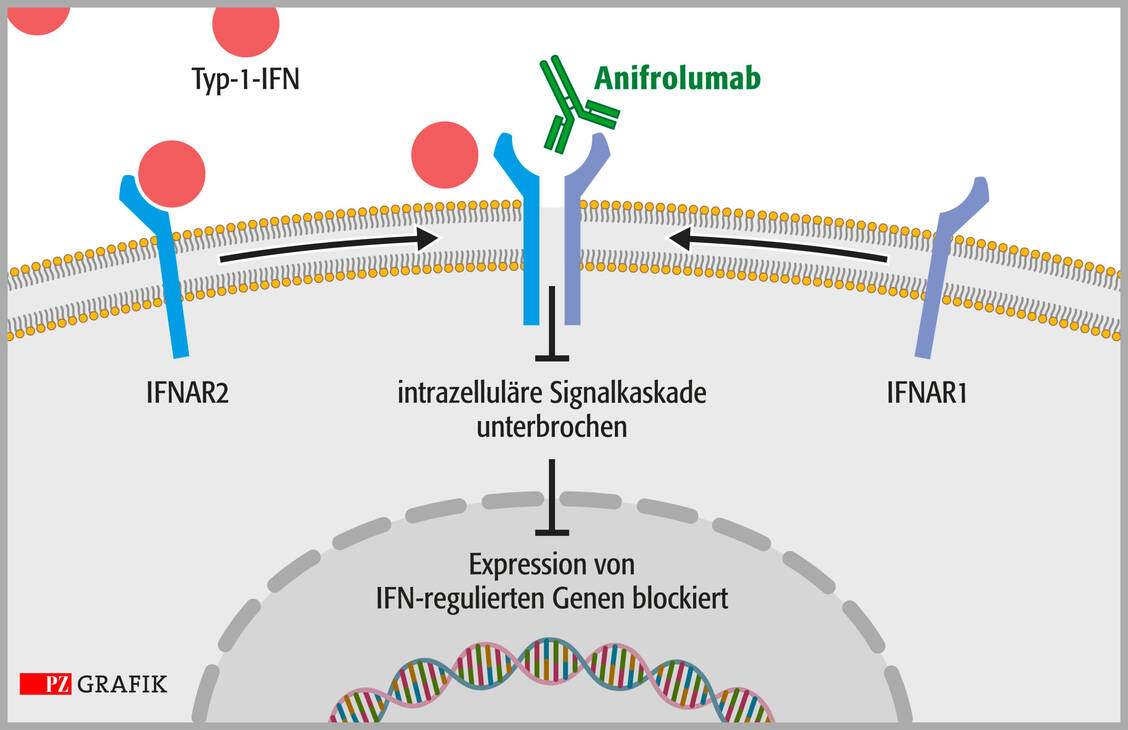
Das wachsende Verständnis bezüglich der Rolle von Typ-1-Inteferonen als Treiber der SLE-Pathogenese bereitete den Weg für Anifrolumab. Dieser Antikörper hat einen anderen Wirkmechanismus als der bei SLE ebenfalls zugelassene Antikörper Belimumab. Anifrolumab bindet mit Spezifität und Affinität an die Untereinheit 1 des Typ-1-IFN-Rezeptors und hemmt die Aktivität aller Typ-1-IFN. Dieses neue Wirkprinzip rechtfertigt die Einstufung als Sprunginnovation.
Die erzielten Studienergebnisse würden dagegen vorläufig die Kategorie Schrittinnovation nahelegen. Denn riesig ist die in den Zulassungsstudien beobachtete Wirksamkeit auf die Krankheitsaktivität, die die Add-on-Behandlung mit dem neuen Antikörper bringt, leider nicht. Dennoch zeigen die Studien, dass viele Patienten profitieren, zum Beispiel durch eine anhaltende Reduktion der oralen Corticoiddosis. Auch das Sicherheitsprofil von Anifrolumab ist akzeptabel. Wünschenswert wären Vergleichsstudien, insbesondere mit Belimumab, um den Fortschritt dank Anifrolumab besser beurteilen zu können.
Sven Siebenand, Chefredakteur