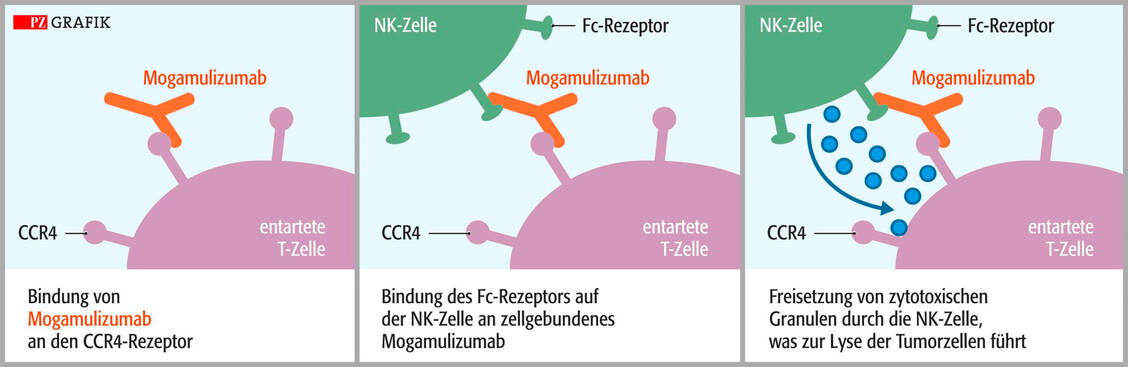
Der neue Antikörper Mogamulizumab ist als Sprunginnovation einzustufen. Er ist zwar nicht der erste Arzneistoff für die Behandlung kutaner T-Zelllymphome und auch nicht für die Erstlinientherapie zugelassen. Interessant und innovativ ist aber seine Zielstruktur: der Rezeptor CCR4, der auf der Oberfläche maligner T-Lymphozyten überexprimiert wird und der über die vermehrte Bindung bestimmter Chemokine letztlich T-Zellen befähigt, vom Blut in die Haut zu wandern und damit für das Voranschreiten der Erkrankung von Bedeutung ist. Nach Binden von Mogamulizumab an den CCR4-Rezeptor werden natürliche Killerzellen aktiviert, die die Krebszellen zerstören. Es ist der erste Antikörper gegen diesen Rezeptor, der eine Zulassung als Arzneimittel erhielt.
Die MAVORIC-Studie war die größte Studie, die im Bereich der kutanen T-Zell-Lymphome durchgeführt wurde. Darin konnte Mogamulizumab das mediane progressionsfreie Überleben im direkten Vergleich mit Vorinostat mehr als verdoppeln. Vorinostat ist eine in den USA, aber nicht in der EU, genehmigte Behandlung für Mycosis fungoides und das Sézary-Syndrom. Da kurative Behandlungsoptionen bislang fehlen und therapeutische Möglichkeiten ohnehin nur beschränkt zur Verfügung stehen, stellt ein neuer Antikörper mit einem neuen Wirkprinzip einen echter Fortschritt dar, der für die Betroffenen als klinisch relevant einzustufen ist.
Sven Siebenand, Chefredakteur